मूत्रमार्ग का संक्रमण (यूरिनरी ट्रेक्ट इन्फेक्शन)
अल्पावधि और दीर्घकालिक स्वास्थ्य समस्याओं के कारणों में बच्चों में मूत्रमार्ग का संक्रमण एक आम समस्या है।
बड़ों की तुलना में बच्चों में यह प्रश्न क्यों अधिक महत्वपूर्ण है?
- बच्चों में बार-बार बुखार आने का महत्वपूर्ण कारण किडनी और मूत्रमार्ग का संक्रमण हो सकता है।
- कम उम्र के बच्चों में किडनी तथा मूत्रमार्ग के संक्रमण की देर से जानकारी मिलने अथवा अपूर्ण उपचार से किडनी को स्थायी नुकसान हो सकता है। कई बार किडनी पूर्णरूप से खराब हो जाने की संभावना भी रहती है।
- इसकी परिवर्तनशीलता के कारण मूत्रमार्ग संक्रमण का निदान छूट जाता है। ऊंचें दर्जे की सतकर्ता का होना इसके निदान के लिए आवश्यक है।
- इस बीमारी के पुनरावृत्ति होने का डर हमेशा बना रहता है।
इसी कारण बच्चों में पेशाब के संक्रमण का शीघ्र निदान और उचित उपचार कराने से, किडनी को संभावित नुकसान से रोका जा सकता है।
बच्चों में मूत्रमार्ग के संक्रमण की संभावना कब अधिक रहती है?
बच्चों में मूत्रमार्ग का संक्रमण अधिक होने के मुख्य कारण निम्नलिखित हैं:
- लड़कियों में मूत्रनलिका की लम्बाई छोटी होना एवं मूत्रनलिका और मलद्वार पास-पास होने से मलमार्ग के जीवाणु मूत्रनलिका में आसानी से जा सकते है और संक्रमण हो सकता है।
- मलत्याग (पाखाना) करने के बाद उसे साफ करने की क्रिया में पीछे से आगे की तरफ धोने की आदत।
- जन्मजात क्षति के कारण मूत्राशय में पेशाब का उल्टी तरफ मूत्रवाहिनी और किडनी की तरफ जाना (Vesico Ureteric Reflux)।
- किडनी के अंदर की ओर मध्य हिस्सों से नीचे जानेवाले भाग को पेल्वीस कहते हैं। पेल्वीस और मूत्रवाहिनी को जोड़नेवाले भाग के सिकुड़ने से पेशाब के मार्ग में अवरोध का होना (Pelvi Ureteric Junction - PUJ Obstruction) ।
- जिन लड़कों का खतना होता है उनमें मूत्रमार्ग का संक्रमण होने की संभावना कम होती है।
- मूत्रनलिका में वाल्व (Posterior Urethral Valve) के कारण कम उम्र के बच्चों को पेशाब करने में तकलीफ होना।
- मूत्रमार्ग में पथरी का होना।
बच्चों में बार-बार बुखार आने का कारण मूत्रमार्ग का संक्रमण हो सकता है।
पेशाब के संक्रमण के लक्षण:
- सामान्यतः चार पाँच साल से बड़े बच्चे पेशाब की तकलीफ की शिकायत खुद कर सकते हैं। पेशाब में संक्रमण के लक्षणों की विस्तृत चर्चा अध्याय -18 में की गई है।
- कम उम्र के बच्चे पेशाब में होनेवाली तकलीफ की शिकायत नहीं कर सकते हैं। पेशाब करते समय बच्चे का रोना, पेशाब होने में तकलीफ होना अथवा बुखार के लिए पेशाब की जाँच में आकस्मिक रूप से संक्रमण की उपस्थिति का पता चलना, ये मूत्रमार्ग के संक्रमण के संकेत हैं।
- भूख नहीं लगना, वजन न बढ़ना अथवा गंभीर संक्रमण होने पर तेज बुखार के साथ-साथ पेट का फूल जाना, उल्टी होना, दस्त होना, पीलिया (Jaundice) होना जैसे अन्य लक्षण भी मूत्रमार्ग के संक्रमण के कारण कम उम्र के बच्चों में दिखाई देते हैं।
बच्चों में मूत्रमार्ग के संक्रमण के मुख्य लक्षण बुखार वजन नहीं बढ़ना ओर पेशाब की तकलीफ आदि हैं।
मूत्रमार्ग के संक्रमण का निदान:
किडनी और मूत्रमार्ग के संक्रमण के निदान के लिए जरुरी जाँचों को मुख्यतः दो भागों में बाँटा जा सकता है:
- मूत्रमार्ग के संक्रमण का निदान।
- मूत्रमार्ग के संक्रमण होने के कारण का निदान।
1.मूत्रमार्ग के संक्रमण का निदान:
पेशाब की सामान्य और कल्चर की जाँच में मवाद (Pus) की उपस्थिति मूत्रमार्ग के संक्रमण का संकेत है। यह जाँच संक्रमण के निदान और उपचार के लिए महत्वपूर्ण है।
2. मूत्रमार्ग के संक्रमण होने कारण किडनी का निदान:
अन्य जरुरी जाँचों के द्वारा किडनी और मूत्रमार्ग की रचना में दोष, पेशाब के मार्ग में अवरोध और पेशाब उत्सर्ग करने की क्रिया में खामी वगैरह समस्याओं का निदान हो सकता है। ये समस्याएँ मूत्रमार्ग के बार-बार संक्रमण के लिए जिम्मेदार होती हैं। इन समस्याओं के निदान के लिए आवश्यक जाँचों की हमने आगे (देखिए अध्याय - 4 और अध्याय - 18) चर्चा की है।
अधिकांश बच्चों में पेशाब के संक्रमण के कारणों का निदान करने के लिए आवश्यक वी. सी. यू. जी. (VCUG) जाँच किस प्रकार की जाती है? यह किसलिए महत्वपूर्ण है?
वॉइडिंग सिस्टोयूरेथ्रोग्राम (VCUG) जिसे पहले मिक्ट्युरेटिंग सिस्टयूरेथ्रोग्राम (MCU) भी कहते थे, बच्चों के लिए एक महत्वपूर्ण नैदानिक एक्सरे टेस्ट है। उन बच्चों के लिए जिन्हें पेशाब पथ संक्रमण के साथ रिफलक्स भी है, वी. सी. यू. जी. परीक्षण वेसाईको यूरेटेरिक रिफलक्स और उसकी गंभीरता के निदान के लिए स्वर्ण मानक है। यह मूत्राशय और मूत्रमार्ग की असामान्यताओं का भी पता लगाता है। यह मूत्रमार्ग का संक्रमण के पहले एपिसोड के बाद 2 साल से कम उम्र के हर बच्चे के लिए करना चाहिए।
मूत्रमार्ग का संक्रमण होने के बाद वी. सी. यू. जी. करना चाहिए। प्रायः निदान के पहले सप्ताह के बाद इसे करना चाहिए।
वॉइडिंग सिस्टोयूरेथ्रोग्राम - वी. सी. यू. जी. के रूप में जानी जानेवाली इस जाँच में विशेष प्रकार के आयोडिनयुक्त द्रव को केथेटर (नली) द्वारा मूत्राशय में भरा जाता है। उसके बाद बच्चे को पेशाब करने के लिए कहा जाता है। पेशाब करने की क्रिया के दौरान मूत्राशय और मूत्रनलिका के एक्सरे लिये जाते हैं। इस जाँच द्वारा पेशाब का मूत्राशय में से उल्टी तरफ मूत्रवाहिनी में जाना, मूत्राशय में कोई क्षति होना अथवा मूत्राशय से पेशाब बाहर निकलने के मार्ग में कोई अवरोध होना इत्यादि जानकारियाँ मिलती हैं।
इन्ट्रावीनस यूरोग्राफी (I.V.U.) कब और किसलिए की जाती है?
तीन साल से अधिक उम्र के बच्चों में जब बार-बार पेशाब का संक्रमण हो, तब पेट के एक्सरे और सोनोग्राफी जाँच के बाद यदि जरुरी हो, तो यह जाँच की जाती है।
इस जाँच के द्वारा पेशाब के संक्रमण के लिये जिम्मेदार किसी जन्मजात क्षति या मूत्रमार्ग में अवरोध के संबंध में जानकारी मिल सकती है।
मूत्रमार्ग के संक्रमण के कारणों के निदान के लिये सोनोग्राफी, एक्सरे, वी. सी. यू. जी. और आई. वी. पी. आदि जाँचें की जाती हैं।
मूत्रमार्ग में संक्रमण की रोकथाम -
- तरल पदार्थों का ज्यादा सेवन करने से पेशाब पतला होता है। यह बैक्टीरिया को पेशाब पथ से बाहर निकालने में मदद करता है।
- बच्चों को हर दो से तीन घंटे के अन्तराल में पेशाब त्याग करना चाहिए। पेशाब ज्यादा समय तक मूत्राशय में रखने से बैक्टीरिया को बढ़ने का अवसर प्राप्त होता है।
- बच्चों के जननांग क्षेत्र को साफ रखें तथा शौचालय के बाद बच्चे को आगे से पीछे न की पीछे से आगे साफ करे । यह आदत बैक्टीरिया को किडनी क्षेत्र से मूत्रमार्ग में फैलने से रोकती है।
- जननांग क्षेत्र के साथ मल को लम्बे समय तक संपर्क को रोकने के लिए जरुरी है की डायपर को अक्सर बदल देना चाहिए।
- हवा परिसंचरण के लिए बच्चों को केवल सूती जांगिया पहनाने चाहिए। चुस्त फिटिंग के पैंट और नाइलॉन के अंडरवियर से बचना चाहिए।
- बच्चों को बुलबुला स्नान (Bubbles Bath) (नहाने के पानी में शैंपू, शॉवर जेल, साबुन आदि से झाग उत्पन्न कर स्नान) करने से बचायें।
- खतनारहित लड़कों में उसके लिंग की चामड़ी को पीछे कर नियमित रूप से धोना चाहिए।
- वी. यू. आर. (वेसाईको यूरेटेरिक रिफलक्स) वाले बच्चों में, अपशिष्ट पेशाब न रुके इसके लिए दो या तीन बार पेशाब त्याग की सलाह देनी बच्चों चाहिए।
- लम्बे समय के लिए एक खुराक एंटीबायोटिक रोज देने की सलाह उन बच्चों को दी जाती है, जिन्हें लम्बे समय के लिए मूत्रमार्ग का संक्रमण होने का खतरा है। यह एक निवारक (रोग निरोधी) उपाय है।
पेशाब की जाँच मूत्रमार्ग के संक्रमण के निदान और उपचार के नियमन के लिए अत्यंत जरुरी है।
मूत्रमार्ग के संक्रमण का उपचार:
सामान्य सावधानियाँ :
- बच्चे को दिन में अधिक से अधिक और रात में भी 1 से 2 बार पानी देना चाहिए।
- कब्ज नहीं होने देना चाहिए। नियमित पाखाना जाने तथा थोड़े थोड़े समय में पेशाब करने की आदत डालनी चाहिये।
- पाखाना और पेशाब की जगह के आस पास पुरी तरह सफाई रखनी चाहिये।
- बच्चे को सामान्य आहार लेने की छूट दी जाती है।
- बच्चे को बुखार हो, तो बुखार कम करने की दवा दी जाती है।
- पेशाब के संक्रमण का उपचार पूरा होने के बाद पेशाब की जाँच कराकर जान लेना जरुरी है की संक्रमण पूरी तरह से ठीक हो गया है या नहीं।
- पेशाब में संक्रमण दोबारा से नहीं हुआ है, यह जानने के लिए उपचार पूरा होने के सात दिन बाद डॉक्टर की सलाह के अनुसार बार-बार पेशाब की जाँच करानी चाहिए। यह अत्यंत जरुरी है।
दवाई द्वारा उपचार :
- पेशाब के संक्रमण के निदान के बाद उस पर नियंत्रण पाने के लिए बच्चे में संक्रमण के लक्षणों, उसकी गंभीरता और बच्चे को ध्यान में रखते हुए एन्टीबॉयोटिक्स द्वारा उपचार किया जाता है।
- इस उपचार को शुरू करने से पहले पेशाब की कल्चर और सेन्सिटिविटी की जाँच कराना आवश्यक है। इस की रिपोर्ट के आधार पर डॉक्टर द्वारा सर्वश्रेष्ठ दवाई का चुनाव करने से संक्रमण का ज्यादा असरकारक उपचार हो सकता है।
- अगर बच्चे को तेज बुखार, उलटी, कमर में तेज दर्द हो और मुँह से दवा लेने में असमर्थ हो तो बच्चे को अस्पताल में भर्ती करना चाहिए और उसे नसों में एंटीबायोटिक देनी चाहिए।
- साधारणतः इस्तेमाल की जानेवाली एन्टीबॉयोटिक्स में एमोक्सिलिन, एमाईनोग्लाईकोसाइड्स, सीफोलोस्पोरीन, नाइट्रोफयूरेन्टोइन, वगैरह का समावेश होता है।
- इस प्रकार का उपचार सामान्यतः सात से दस दिन तक किया जाता है। संक्रमण के उपचार के साथ संक्रमण होने के कारणों के अनुसार आगे के उपचार का निर्णय किया जाता है।
मूत्रमार्ग के संक्रमण में असरकारक एंटीबॉयोटिक के चुनाव के लिए पेशाब की कल्चर की जाँच महत्वपूर्ण है।
मूत्रमार्ग में बार-बार संक्रमण का उपचार:
दवाइँ द्वारा उपचार :
मूत्रमार्ग का संक्रमण वाले कुछ बच्चों को अतिरिक्त परीक्षणों की आवश्यकता होती है। जैसे अल्ट्रासाउंड, वी. सी. यु. जी. और कई बार डी. एम. एस. ए. द्वारा स्कैन जिससे अंतर्निहित कारणों की पहचान हो सके। बार-बार होने वाले मूत्रमार्ग का संक्रमण के तीन मुख्य कारण वी. यु. आर., पीछे मूत्रमार्ग के वाल्व (PUV) और किडनी की पथरी हैं।
- जिस मरीज को साल भर में तीन से अधिक बार पेशाब का संक्रमण हो, ऐसे मरीज को विशेष प्रकार की दवाईयाँ कम मात्रा में रात में एक बार, लम्बे समय तक ( 3 महीने तक ) लेने की सलाह दी जाती है।
- कितने समय तक इस दवाइँ को लेना चाहिए यह मरीज की तकलीफ, संक्रमण की मात्रा, संक्रमण होने के कारण इत्यादि को ध्यान में रखते हुए डॉक्टर द्वारा निश्चित किया जाता है।
- लम्बे समय तक कम मात्रा में दवा लेने से पेशाब के संक्रमण को बार-बार होने से रोका जा सकता है तथा इस दवा का कोई विपरीत असर भी नहीं होता है।
मूत्रमार्ग के संक्रमण होने के कारणों के विशिष्ट उपचार :
इन रोगों का विशिष्ट उपचार किडनी फिजिशियन-नेफ्रोलॉजिस्ट, किडनी सर्जन - यूरोलॉजिस्ट अथवा बच्चों के सर्जन द्वारा तय किया जाता है ।
1. पेल्वी यूरेटेरिक जंक्शन ऑब्सट्रक्शन क्या होता है ? इस जन्मजात क्षति में क्या होता है?
इस जन्मजात क्षति में किडनी के भाग पेल्विस ( जो किडनी के अंदर की तरफ मध्य भाग में होता है और किडनी में बने पेशाब को निचे की तरफ मूत्रवाहिनी में भेजता है ) और मूत्रवाहिनी को जोड़ने वाली जगह सिकुड़ जाने से पेशाब के मार्ग में अवरोध होता है। इस अवरोध के कारण किडनी फूल जाती है और कुछ मरीजों में पेशाब में बार बार संक्रमण होता है। यदि समय पर उचित उपचार नहीं कराया जाए, तो लम्बे समय ( वर्षो ) बाद फूली हुई किडनी धीरे धीरे कमजोर होकर फेल हो जाती है।
उपचार
इस जन्मजात क्षति का इलाज किसी दवा से नहीं हो सकता। इस क्षति के विशिष्ट उपचार में ‘पायलोप्लास्टी’ ऑपरेशन द्वारा पेशाब के मार्ग के अवरोध को दूर किया जाता है ।
बच्चों में मूत्रमार्ग के संक्रमण का उचित उपचार न होने के कारण किडनी को स्थायी नुकसान हो सकता है ।
2. मूत्रनलिका में वाल्व (Posterior Urethral Valve) - क्या है? इस जन्मजात क्षति में क्या होता है?
बच्चों में पाई जानेवाली इस समस्या में मूत्रनलिका में स्थित वाल्व (जो जन्मजात हो सकता है) के कारण मूत्रमार्ग में अवरोध होने से पेशाब करने में तकलीफ होती है। पेशाब करने के लिए जोर लगाना पडता है, पेशाब की धार पतली आती है या बूँद-बूँद करके पेशाब निकलती है। जन्म के पहले ही महीने में और कभी-कभी गर्भावस्था के आखिरी महीने में की जानेवाली सोनोग्राफी की जाँच में इस रोग के चिन्ह देखने को मिल सकते हैं।
पेशाब के मार्ग में अधिक अवरोध होने के कारण मूत्राशय की दीवार मोटी हो जाती है, साथ ही मूत्राशय का आकर भी बड़ जाता है। मूत्राशय में से पूरी मात्रा में पेशाब नहीं निकलने से यह पेशाब मूत्राशय में भरा रहता है। अधिक पेशाब के संग्रह से मूत्राशय में दबाव बढ़ने लगता है, जिसके विपरीत असर से मूत्रवाहिनी और किडनी भी फूल सकती है। इस स्थिति में यदि उचित उपचार नहीं कराया जाए तो किडनी को धीरे-धीरे गंभीर नुकसान हो सकता है। लगभग 20% से 30% बच्चों में पैदायशी पी. यू. वी.होता है। ऐसे बच्चे आगे चलकर एंड स्टेज किडनी डिजीज (ESKD) से पीड़ित हो सकते हैं। पी. यू. वी. अर्थात् पेशाब नलिका में वाल्व, शिशुओं और बच्चों में बीमारी और मृत्यु का महत्वपूर्ण कारण है।
उपचार:
इस प्रकार की समस्या में मूत्रनलिका में स्थित वाल्व को ऑपरेशन द्वारा दूर किया जाता है। कुछ बच्चों में पेडू के भाग में चीरा लगाकर मूत्राशय में से पेशाब सीधा बाहर निकले इस प्रकार का ऑपरेशन किया जाता है।
चिकित्सा:
शल्य चिकित्सक (यूरोलॉजिस्ट) और किडनी रोग विशेषज्ञ (नेफ्रोलॉजिस्ट) संयुक्त रूप से पी. यू. वी. के मरीज का इलाज करते हैं। तत्काल आराम व सुधार के लिए मूत्राशय में एक ट्यूब डालते हैं जिससे लगातार पेशाब की निकासी हो सके। आमतौर पर मूत्रमार्ग के माध्यम से और कभी-कभी सीधे पेट की दीवार से ट्यूब डालते हैं जिसे सुप्राप्युबिक कैथेटर कहते हैं। साथ ही संक्रमण, एनीमिया और किडनी की खराबी का इलाज, कुपोषण, तरल और इलेक्ट्रोलाइड की असामान्यताओं जैसे सहायक उपाय मरीज की स्थिति में सुधार में मदद करते हैं।
एंडोस्कोप से शल्य चिकित्सा द्वारा वाल्व को हंटाना पी. यू. वी. का एक निश्चित उपचार है। पी. यू. वी. से पीड़ित बच्चों को आजीवन, नियमित रूप से नेफ्रोलॉजिस्ट को दिखाना चाहिए क्योंकि इन बच्चों में मूत्रमार्ग का संक्रमण होने का खतरा, विकास की समस्याएं, इलेक्ट्रोलाइड की असामन्यताएं, एनीमिया, उच्च रक्तचाप और क्रोनिक किडनी डिजीज होना जैसे खतरे होते है।
बच्चों में जन्मजात क्षति के कारण मूत्रमार्ग में संक्रमण होने की संभावना ज्यादा रहती है।
3. पथरी
छोटे बच्चों में पाई जानेवाली पथरी की समस्या के उपचार के लिए पथरी का स्थान, आकर, प्रकार आदि सभी पहलुओं को ध्यान में रखते हुए आवश्यकतानुसार दूरबीन की मदद से, ऑपरेशन द्वारा अथवा लीथोट्रीप्सी के द्वारा उपचार किया जाता है।
इस प्रकार दूर की गई पथरी का प्रयोगशाला में पृथक्करण करने के बाद दवा और जरुरी सलाह दी जाती है ताकि पथरी दुबारा न बन सके।
4. वी. यू. आर. - वसाइको यूरेटेरिक रिफल्क्स
बच्चों में पेशाब के संक्रमण होने के सभी कारणों में सबसे प्रमुख एवं महत्वपूर्ण कारण वसाइको यूरेटेरिक रिफल्क्स - वी. यू. आर. (V.U.R Vesico Ureteric Reflux) हैं। वी. यू. आर. में जन्मजात क्षति के कारण पेशाब मूत्राशय में से उलटी तरफ मूत्रवाहिनी की एवं किडनी की तरफ जाता है।
वी. यू. आर. की चर्चा क्यों महत्वपूर्ण है?
20% से 30% बच्चों को वी. यू. आर. के साथ बुखार और मूत्रमार्ग का संक्रमण होता है। कई बच्चों में वी. यू. आर. के कारण किडनी को नुकसान हो सकता हैं। लम्बे समय तक किडनी को नुकसान से उच्च रक्तचाप, महिलाओं में गर्भावस्था की टोक्सीमिया, क्रोनिक किडनी डिजीज और कुछ मरीजों में एंड स्टेज किडनी डिजीज हो सकती है। वी. यू. आर. से पीड़ित मरीज के परिवार के सदस्यों को वी. यू. आर. होना एक आम बात है और यह अधिकतर लड़कियों को प्रभावित करता है।
वी. यू. आर. में क्या होता है?
साधारणतः मूत्राशय में ज्यादा दबाव होने पर भी मूत्रवाहिनी और मूत्राशय के बीच स्थित वाल्व, पेशाब को मूत्रवाहिनी में जाने से रोकता है और पेशाब करने की क्रिया में पेशाब मूत्राशय से एक ही तरफ, मूत्रनलिका द्वारा बाहर निकलता है। वी. यू. आर. में इस वाल्व की रचना में क्षति होने से, मूत्राशय में ज्यादा पेशाब इकट्ठा होने पर पेशाब करने की क्रिया के दौरान पेशाब उल्टी तरफ मूत्राशय में से एक अथवा दोनों मूत्रवाहिनी की तरफ जाता है। पेशाब का मूत्राशय से मूत्रवाहिनी और किडनी की ओर प्रवाह की गंभीरता के आधार पर वी. यू. आर. को हल्के से गंभीर ग्रेड (एक से पाँच) में वर्गीकृत किया जाता है।
बच्चों में मूत्रमार्ग का संक्रमण और क्रोनिक किडनी डिजीज का मुख्य कारण जन्मजात क्षति वी. यू. आर. है।
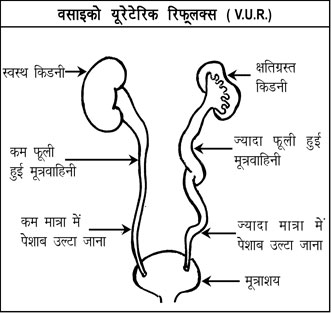
वी. यू. आर. में किस प्रकार की तकलीफ हो सकती है?
इस रोग में होनेवाली तकलीफ इस रोग की तीव्रता पर आधारित होती है। कम तीव्रता के रोग में उल्टी दिशा में जानेवाले पेशाब की मात्रा कम होती है और पेशाब सिर्फ मूत्रवाहिनी और किडनी के पेल्वीस के भाग तक ही जाता है। इस प्रकार के बच्चों में पेशाब के बार-बार संक्रमण होने के सिवाय अन्य कोई समस्या सामान्यतः नहीं होती है।
रोग जब ज्यादा तीव्र हो, तो पेशाब के ज्यादा मात्रा में उल्टी दिशा में जाने के कारण किडनी फूल जाती है तथा पेशाब के दबाव के कारण लम्बे समय में धीरे-धीरे किडनी को नुकसान होता है। इस समस्या का यदि समय पर उचित उपचार नहीं कराया जाए, तो किडनी पूर्णरूप से खराब हो सकती है।
वेसाईको यूरेटेरिक रिफलक्स का कैसे निदान होता है?
वी. यू. आर. के लिए नैदानिक परीक्षण
- वॉइडिंग सिस्टोयूरेथ्रोग्राम
वेसाईको यूरेटेरिक रिफलक्स के निदान और उसकी गंभीरता को जानने के लिए उसकी श्रेणीनिर्धारण के लिए वी. सी. यू. जी.( वॉइडिंग सिस्टोयूरेथ्रोग्राम) एक स्टैंडर्ड टेस्ट है। रिफलक्स की मात्रा के आधार पर वेसाईको यूरेटेरिक रिफलक्स की श्रेणी निर्धारण दिखाता है की मूत्राशय से कितना पेशाब वापस मूत्रवाहिनी और किडनी में जाता है। मरीजों में रोग का निदान ओर उपयुक्त चिकित्सा निर्धारित करने के लिए श्रेणी निर्धारण अत्यंत आश्यक है।
वी. यू. आर. के हल्के रूप से पेशाब सिर्फ मूत्रवाहिनी की ओर प्रवाहित होती है। यह ग्रेड एक पर ग्रेड दो है। वी. यू. आर. के सबसे गंभीर रूप से अत्यधिक मात्रा में पेशाब, मूत्रवाहिनी ओर किडनी की ओर प्रवाहित होती है। इससे पेशाब वाहिनी में टेढ़ा - मेढ़ापन ओर फैलाव, किडनी सूजन व खराबी हो जाती है। यह ग्रेड पाँच है।
वी. यू. आर. में अतिरिक्त जाँच -
- पेशाब की जाँच ओर कल्चर - इसका पेशाब पथ के संक्रमण का पता लगाने के लिए उपयोग किया जाता है।
- रक्त की जाँच - इसमें आमतौर पर बुनियादी परीक्षण जैसे हीमोग्लोबिन, सफेद रक्त कोशिकाओं की मात्रा व प्रकार का प्रतिशत और सीरम क्रीएटिनिन आदि हैं। सीरम क्रीएटिनिन को किडनी की कार्य क्षमता को मापने के लिए प्रयोग किया जाता है।
- किडनी ओर मूत्राशय का अल्ट्रासाऊंड - किडनी के आकर और आकृति का पता लगाने, किडनी में घाव, किडनी में पथरी, बाधा या और कोई असमान्यता को पहचानने के लिए अल्ट्रासाऊंड किया जाता है। यह रिफलक्स अर्थात् पेशाब का उल्टी दिशा में प्रवाह को नहीं ढूंढ पाता है।
- डी. एम. एस. ए. से किडनी जाँचना (स्कैन) - किडनी में स्कार (घाव) का पता लगाने के लिए यह सबसे अच्छी विधि है।
वी. यू. आर. का उपचार:
- इस रोग का उपचार रोग के लक्षण, उसकी मात्रा तथा बच्चों की उम्र को ध्यान में रखते हुए तय किया जाता है।
- वी. यू. आर. के इलाज के लिए तीन विकल्प हैं - एंटीबायोटिक, शल्य चिकित्सा और एंडोस्कोपिक चिकित्सा।
- मूत्रमार्ग का संक्रमण को रोकने के लिए सबसे आम और पहली पध्दति जो उपयोग में लाई जाती है वह है एंटीबायोटिक दवाओं का इस्तेमाल करना। गंभीर वी. यू. आर. या जहाँ एंटीबायोटिक दवा प्रभावशील नहीं हैं वहाँ शल्य या एंडोस्कोपिक चिकित्सा की जाती है।
खास एक्सरे जाँच वी. सी. यू. जी. द्वारा वी. यू. आर. का निदान होता है।
- पेशाब के संक्रमण का नियंत्रण मरीज के उपचार का सबसे महत्वपूर्ण भाग है। संक्रमण के नियंत्रण के लिए उचित एंटिबायोटिक्स देना आवश्यक है। कौन सी एंटिबायोटिक्स ज्यादा प्रभावशाली रहेगी यह तय करने में पेशाब की कल्चर की जाँच सहायक होती है।
- दवा लेने से संक्रमण पूरी तरह नियंत्रण में आ जाये, उसके बाद बच्चे को फिर से संक्रमण न हो इसके लिए कम मात्रा में एंटिबायोटिक्स प्रतिदिन एक बार, रात को सोते समय, लम्बे समय तक (दो से तीन साल तक) दी जाती है। उपचार के दौरान हर महीने और अगर जरूरत पड़े तो इससे पहले भी पेशाब की जाँच की सहायता से संक्रमण पूरी तरह से नियंत्रण में है या नहीं, यह निश्चित किया जाता है और उसके आधार पर दवा में परिवर्तन किया जाता है।
- जब रोग कम तीव्र प्रकार का हो, तो करीब एक से तीन साल तक इसी प्रकार दवाई द्वारा उपचार कराने से बिना ऑपरेशन यह रोग धीरे-धीरे संपूर्ण रूप से ठीक हो जाता है। उपचार के दौरान हर एक से दो साल के अंदर, उल्टी दिशा में मूत्रवाहिनी में जानेवाले पेशाब की मात्रा में कितना परिवर्तन हुआ है उसे जानने के लिए वी. सी. यू. जी. (VCUG) की जाँच फिर से की जाती है।
- वी. यू. आर. का कम तीव्र प्रकार - बच्चे को वी. यू. आर. यदि कम तीव्र प्रकार का हो तो बच्चे के 5-6 वर्ष के होने तक यह अपने आप ही पूर्णरूप से ठीक हो जाता है। ऐसे बच्चों को शल्य चिकित्सा की आवश्यकता नहीं पड़ती है। ऐसे मरीजों को मूत्रमार्ग का संक्रमण रोकने के लिए एक लम्बी अवधि तक एंटीबायोटिक की कम खुराक जैसे दिन में एक या दो बार दी जाती है। इसे एंटीबायोटिक प्रोफाईलैक्सिस या रोग का निरोध - उपचार भी कहते हैं। प्रायः जब तक मरीज 5 साल का नहीं होता तब तक एंटीबायोटिक प्रोफाईलैक्सिस दिया जाता है। ये ध्यान रखें की इस एंटीबायोटिक से वी. यू. आर. ठीक नहीं होता है। नाइट्रोफ्यूरेन्टाइन और कोट्राइमेक्सेजोल जैसी दवाइयाँ एंटीबायोटिक प्रोफाईलैक्सिस के लिए बेहतर समझी जाती है।
जिन बच्चों को वी. यू. आर. है उन्हें मूत्रमार्ग का संक्रमण से बचने के लिए सामान्य निवारक उपायों (जिनकी पहले चर्चा की जा चुकी है) का पालन करना चाहिए। लगातार एवं नियमित पेशाब करना चाहिए। समय-समय पर मूत्रमार्ग का संक्रमण का पता लगाने के लिए पेशाब परीक्षण करना आवश्यक है।
रिफलक्स (पेशाब का उल्टी दिशा में आना) थम गया है या यह निर्धारण करने के लिए वी. सी. यू. जी. और अल्ट्रासाउंड हर साल करवाना चाहिए।
वी. यू. आर. की हल्की तकलीफ में एंटिबायोटिक्स और गंभीर तकलीफ में ऑपरेशन की आवश्यकता पड़ती है।
गंभीर वी. यू. आर. -
यदि गंभीर वी. यू. आर. (ज्यादा तीव्र) हो तो इसके अपने आप ठीक होने की संभावना कम रहती है। जिन बच्चों को तीव्र वी. यू. आर है उन्हें ठीक करने के लिए शल्य चिकित्सा या एंडोस्कोपिक की आवश्यकता होती है। पेशाब का ज्यादा मात्रा में उल्टी दिशा में जाने पर चीरेवाली शल्य क्रिया से सुधार किया जाता है (Ureteral Reimplantation or Uretrocystotomy )। यह ऑपरेशन पेशाब को उल्टी दिशा में बहने से रोकता है। इस सर्जरी का मुख्य लाभ हा उसकी उच्च सफलता दर (88 - 99 %)।
गंभीर रूप से वी. यू. आर. के उपचार के लिए एंडोस्कोपिक चिकित्सा, दूसरा प्रभावी उपचार है। एंडोस्कोपिक तकनीक से किया गया उपचार बिना भर्ती किये भी किया जा सकता है। इसमें सिर्फ 15 मिनट लगते हैं, इसमें कम जोखिम है और किसी भी प्रकार का चीरा नहीं लगता। ये इस पध्दति से इलाज करने के फायदे हैं। एंडोस्कोपिक चिकित्सा, सामान्य निश्चेतना के तहत किया जाता है। इस पध्दति में एंडोस्कोपिक (रोशनीवाली) ट्यूब से एक विशेष दवा (Dextranomer/Hyaluronic acids Co-polymer- Deflux) को क्षेत्र में इंजेक्ट किया जाता है जहाँ मूत्रवाहिनी मूत्राशय में प्रवेश करती है।
इस दवा का इंजेक्शन, मूत्रवाहिनी के प्रवेश पर प्रतिरोध बढ़ता है एवं पेशाब को वापस मूत्रवाहिनी में जाने से रोकता है। इस विधि के उपयोग से रिफलक्स (ज्यादा मात्रा में पेशाब का उलटी दिशा में जाना) को रोकने की दर 85 - 90 % हो जाती है। एंडोस्कोपिक चिकित्सा, वी. यू. आर. के पहले चरण में एक सुविधाजनक उपचार है क्योंकि यह लम्बे समय तक एंटीबायोटिक दवाओं के इस्तेमाल और वर्षों तक वी. यू. आर. के रहने के नुकसान से बचाता है।
जाँच करना -
डॉक्टर की सिफारिश के अनुसार वी. यू. आर. से पीड़ित सभी बच्चों की नियमित रूप से ऊंचाई, वजन, रक्तचाप, पेशाब विश्लेष्ण और अन्य परीक्षणों के माप के साथ निगरानी की जानी चाहिए।
ऑपरेशन:
जब वी. यू. आर. ज्यादा तीव्र हो और उसके कारण मूत्रवाहिनी और किडनी फूल गई हो, तो ऐसे बच्चों में क्षति को ठीक करने और किडनी की सुरक्षा के लिए ऑपरेशन आवश्यक होता है। जिन बच्चों में रोग ज्यादा तीव्र होने की वजह से पेशाब ज्यादा मात्रा में उल्टी दिशा में जा रहा हो, ऐसे बच्चों में समय पर ऑपरेशन नहीं कराने से किडनी हमेंशा के लिए खराब हो सकती है।
वी. यू. आर. के उपचार में एंटिबायोटिक्स नियमित रूप से रात को लम्बे समय (वर्षों) तक लेना जरुरी है।
इस ऑपरेशन का उद्देश्य मूत्रवाहिनी और मूत्राशय के बीच वाल्व जैसी व्यवस्था फिर से स्थापित करना और पेशाब उल्टी दिशा में मूत्रवाहिनी में जाने से रोकना है। यह बहुत ही नाजुक ऑपरेशन होता है, जो पीडीयाट्रिक सर्जन अथवा यूरोलोजिस्ट द्वारा किया जाता है।
मूत्रमार्ग का संक्रमण के मरीज को डॉक्टर से कब संपर्क करना चाहिए?
मूत्रमार्ग का संक्रमण से पीड़ित बच्चों के मामले में डॉक्टर से तुरंत संपर्क स्थापित करना चाहिए अगर
- लगातार बुखार आये, पेशाब के दौरान दर्द या पेशाब में जलन, पेशाब में बदबू या पेशाब में रक्त का जाना।
- उलटी या मतली जिससे तरल पदार्थ और दवा के सेवन करने में कठिनाई आये।
- कम तरल पदार्थों का सेवन करने में कठिनाई आये या उलटी के कारण निर्जलीकरण।
- पेट के निचले हिस्से में दर्द।
- चिड़चिड़ापन, भूख में कमी या बच्चे की बीमारी को बढ़ने से रोकने में असफलता।