Il trapianto di rene è il risultato di un grande progresso nella medicina. Il trapianto di rene è la migliore opzione terapeutica per l’insufficienza renale cronica (IRC) terminale. La vita dopo un trapianto di rene che ha avuto un buon esito è pressoché normale.
Il trapianto di rene è discusso nelle seguenti quattro sezioni:
- Informazioni prima del trapianto
- Chirurgia del trapianto
- Cure dopo il trapianto
- Trapianto di rene da donatore deceduto (cadavere)
Informazioni prima dal trapianto
Cosa è il trapianto di rene?
Il trapianto di rene è un intervento chirurgico in cui un rene sano (da un donatore vivente o deceduto – donatore cadavere) viene posto in una persona affetta da insufficienza renale cronica terminale (ricevente).
Quando è necessario il trapianto di rene?
Il trapianto di rene è necessario quando un paziente è affetto da insufficienza renale cronica terminale.
Quando il trapianto di rene non è richiesto nell’insufficienza renale?
Il trapianto di rene non è richiesto nell’insufficienza renale acuta (temporanea) e in caso di insufficienza di uno dei due reni.
La scoperta del trapianto di rene fornito un’opzione terapeutica importante per i pazienti con insufficienza renale cronica
Perché il trapianto di rene è necessario nell’insufficienza
renale cronica terminale?
La dialisi insieme alla terapia farmacologica supporta il paziente con
insufficienza renale cronica terminale, ma non è un trattamento curativo.
Il trapianto di rene è l’unico tipo di trattamento curativo ed il più efficace
per l’insufficienza renale cronica terminale. Poiché il trapianto di rene
salva vite umane e consente di condurre una vita pressoché normale,
viene denominato “Dono di Vita”.
Quali sono i vantaggi del trapianto di rene?
I principali benefici del trapianto di rene sono:
- Recupero completo e una migliore qualità di vita. Il paziente conduce
un stile di vita pressoché normale e attivo con più energia, forza e
produttività.
- Libertà dalla dialisi. Libertà dal dolore, dispendio di tempo e
complicazioni della dialisi.
- Una vita più lunga. Le persone che ricevono un trapianto di rene
hanno un’aspettativa di vita più lunga rispetto a quelli che
sopravvivono in dialisi.
- Meno restrizioni dietetiche e di fluidi.
- Minor numero di complicazioni con un trapianto. Il rischio di
complicazioni è più elevato nella terapia dialitica.
- Conveniente. Il costo iniziale del trapianto di rene è elevato. Tuttavia
dal secondo o terzo anno il costo della terapia si riduce per i pazienti
trapiantati ed è generalmente inferiore a quello richiesto per il
mantenimento del trattamento dialitico, che è piuttosto costoso.
- Miglioramento della vita sessuale nei maschi e maggiori possibilità di
gravidanza nelle femmine.
Il trapianto di rene è la migliore opzione terapeutica per la malattia
renale cronica-irc terminale poichè offre una vita pressochè normale
Quali sono gli svantaggi del trapianto di rene?
Il trapianto di rene offre molti benefici, ma presenta anche alcuni svantaggi. Questi includono:
- Rischio connesso ad un intervento di chirurgia maggiore. Il trapianto di rene richiede un intervento di chirurgica maggiore in condizioni di anestesia generale che presenta potenziali rischi sia durante sia dopo l’intervento.
- Rischio di rigetto. Non è garantito al 100% che l’organismo accetti il rene trapiantato. Tuttavia, con la disponibilità di farmaci immunosoppressori nuovi e migliori, i rigetti sono meno probabili di quanto non lo fossero in passato.
- Terapia regolare. E’ necessario assumere farmaci regolarmente e meticolosamente ogni giorno finché il rene funziona. Sospendere, saltare o non assumere a pieno dosaggio i farmaci immunosoppressori, comporta il rischio di fallimento del trapiantato di rene a causa del rigetto.
- Rischio elevato di infezioni, effetti collaterali dei farmaci e neoplasie.
- Stress. L’attesa di un donatore di rene prima del trapianto, l’incertezza riguardo il successo del trapianto (il trapianto di rene potrebbe fallire) e il timore di perdere la funzione del nuovo rene dopo il trapianto sono motivo di stress.
- Elevati costi iniziali.
Quali sono le controindicazioni per un trapianto di rene?
Anche nel caso di un paziente che ha raggiunto l’insufficienza renale cronica terminale, il trapianto di rene è pericoloso e non è raccomandato, se il paziente è affetto da infezioni attive gravi, neoplasie attive o non trattate, problemi psichiatrici severi o ritardo mentale, malattia coronarica instabile o insufficienza cardiaca congestizia refrattaria, malattia vascolare periferica severa e altri problemi di salute gravi.
Il trapianto di rene non viene effettuato nei pazienti con malattia renale cronica e aids, neoplasie e altre malattie gravi
Quali sono i limiti di età per ricevere un trapianto di rene?
Non ci sono criteri fissi di età, ma il trapianto di rene è generalmente raccomandato per persone da 5 a 75 anni.
Quali sono le possibili fonti di reni per il trapianto?
Esistono tre fonti di reni per il trapianto: donatore vivente consanguineo, donatore vivente non consanguineo, e donatore deceduto (cadavere). I donatori viventi consanguinei sono parenti del ricevente - un genitore, fratello o sorella, figlio o figlia, zia, zio, o cugino. I donatori viventi non consanguinei sono coniugi o amici. I reni da donatore cadavere vengono prelevati da soggetti con morte cerebrale.
Chi è il donatore di rene ideale?
I gemelli identici sono i donatori di rene ideali e presentano le migliori possibilità di sopravvivenza dopo il trapianto.
Chi può donare un rene?
Persone sane con due reni possono donare un rene se il gruppo sanguigno e la tipizzazione tissutale sono compatibili con quelli del ricevente. Generalmente, l’età dei donatori dovrebbe essere compresa tra 18 e 65 anni.
In che modo il gruppo sanguigno determina la selezione di un donatore di rene?
La compatibilità di gruppo sanguigno è importante nel trapianto di rene. Il ricevente ed il donatore devono avere lo stesso gruppo sanguigno o gruppi compatibili come mostrato in tabella.
I risultati migliori nel trapianto di rene si ottengono quando i reni vengono donati da membri della famiglia
| Gruppo sanguigno del ricevente |
Gruppo sanguigno deldonatore |
| O |
O |
| A |
A o O |
| B |
B o O |
| AB |
AB, A, B o O |
Chi non può donare un rene?
Un donatore vivente dovrebbe essere sottoposto a meticolose valutazioni cliniche e psicologiche per stabilire che sia sicuro per lui o lei donare un rene. Il potenziale donatore vivente non può donare un rene se è affetto da diabete mellito, neoplasie, infezione da HIV, malattie renali o qualsiasi disturbo medico o psichiatrico grave.
Quali sono i potenziali rischi per un donatore di rene vivente?
Un potenziale donatore viene valutato scrupolosamente per assicurare che sia sicuro per lui o lei donare un rene. La maggior parte dei donatori conduce una vita normale ed in buona salute con un singolo rene. Dopo la donazione di un rene la vita sessuale non ne risente. Una donna può avere figli ed un donatore maschio può procreare.
I potenziali rischi di un intervento chirurgico per la donazione di un rene sono analoghi a quelli connessi a qualsiasi altro intervento di chirurgia maggiore. Il rischio di contrarre una malattia renale nei donatori di rene non è affatto più elevato solo perché hanno un solo rene.
Cosa è la donazione di reni accoppiata?
Il trapianto di rene da donatore vivente presenta numerosi vantaggi rispetto a quello da donatore cadavere o alla dialisi. Molti pazienti con insufficienza renale cronica terminale hanno potenziali donatori di rene disponibili e sani ma l’ostacolo è rappresentato dall’incompatibilità di gruppo sanguigno o di cross-match.
La donazione di un rene è un’ operazione sicura e salva le vite dei pazienti con malattia renale cronica
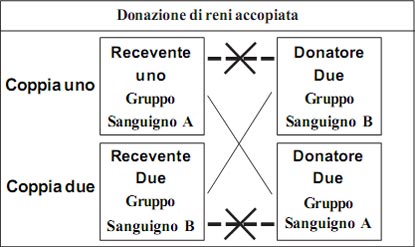
La donazione di reni accoppiata (conosciuta anche come “trapianto di rene da donatore vivente con scambio”, “scambio del donatore vivente” o “scambio di rene”) è la strategia che consente lo scambio di donatori di rene viventi tra due coppie donatore/ricevente incompatibili per creare due coppie compatibili. Questo programma può essere effettuato se il secondo donatore è idoneo per il primo ricevente, ed il primo donatore è idoneo per il secondo ricevente (come mostrato sopra). Attraverso lo scambio dei reni donati tra le due coppie incompatibili, possono essere eseguiti due trapianti compatibili.
Cosa è il trapianto di rene “preventivo”?
Solitamente il trapianto di rene viene eseguito dopo un periodo variabile di terapia dialitica. Un trapianto di rene effettuato prima dell’inizio della dialisi è un trapianto di rene “preventivo”. Il trapianto di rene preventivo è considerato la migliore opzione per la terapia renale sostitutiva in pazienti clinicamente idonei con IRC terminale perché non solo evita i rischi, i costi ed i disagi della dialisi, ma è anche associato ad una migliore sopravvivenza dell’organo rispetto al trapianto effettuato dopo l’inizio della dialisi. Per via dei suoi vantaggi, si consiglia fortemente di considerare il trapianto preventivo nell’insufficienza renale cronica terminale, se è disponibile un donatore idoneo.
Chirurgia del trapianto
Come è trapiantato un rene?
- Prima dell’intervanto chirurgico vengono effettuate appropriate valutazioni mediche, psicologiche e sociali per assicurare l’idoneità e la sicurezza sia del ricevente sia del donatore (nel trapianto di rene da donatore vivente). Gli esami assicurano anche la compatibilità di gruppo sanguigno e di HLA tra il ricevente ed il donatore.
- Il trapianto di rene è il risultato di un lavoro di squadra che coinvolge
nefrologi, trapiantologi, patologi, anestesisti e il personale di supporto
infermieristico nonché i coordinatori del trapianto.
- Dopo una meticolosa spiegazione riguardo l’intervento e una lettura
attenta del consenso informato, vengono ottenuti i consensi del
ricevente e del donatore (nel trapianto di rene da donatore vivente).
- Nell’intervento chirurgico per il trapianto di rene da donatore vivente,
il ricevente ed il donatore vengono operati contemporaneamente.
- Questo intervento di chirurgia maggiore dura dalle tre alle cinque
ore ed è eseguito in condizioni di anestesia generale.
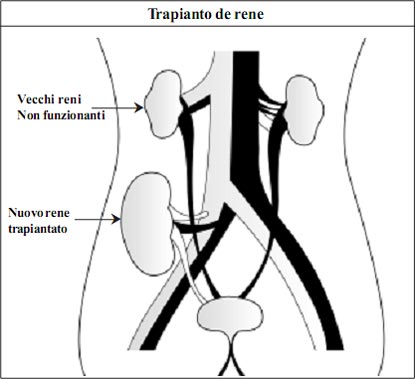
- Nell’intervento chirurgico per il trapianto di rene da donatore vivente,
il rene sinistro viene generalmente prelevato dal donatore mediante
chirurgia a cielo aperto o laparoscopia. Dopo la rimozione, il rene
viene lavato con una speciale soluzione fredda e successivamente
posizionato nella parte inferiore destra (pelvica) dell’addome del
ricevente.
- Nella maggior parte dei casi, i vecchi reni malati del ricevente non
vengono rimossi.
- Quando la fonte del rene è un donatore vivente, generalmente il rene
trapiantato inizia a funzionare immediatamente. Tuttavia quando la
fonte del rene è un donatore deceduto (cadavere), il rene trapiantato
può richiedere alcuni giorni o settimane per iniziare a funzionare. Se
il rene trapiantato non funziona immediatamente a volte è necessario
ricorrere al trattamento dialitico finché la funzione del rene diventa
adeguata.
- Dopo il trapianto il nefrologo si occupa del paziente.
Nel trapianto di rene, i reni vengono trapiantati nella parte inferiore dell’
addome del ricevente senza disturbare i vecchi reni
Cure dopo il trapianto
Quali sono le possibili complicazioni dopo il trapianto?
Le possibili complicazioni dopo il trapianto sono il rigetto, le infezioni,
gli effetti collaterali dei farmaci ed il rischio connesso all’intervento
chirurgico.
Le principali considerazioni dopo il trapianto sono:
- Trattamento farmacologico dopo il trapianto e rigetto del rene.
- Precauzioni dopo il trapianto per mantenere il rene trapiantato in
buona salute e per prevenire le infezioni.
Trattamento farmacologico dopo il trapianto e rigetto del rene
In che modo la gestione del trapianto di rene dopo l’intervento
chirurgico differisce da quella di altri interventi chirurgici di
routine?
Nella maggior parte degli interventi chirurgici di routine, il trattamento
farmacologico e le cure sono necessari per circa 7-10 giorni dopo
l’intervento. Tuttavia dopo il trapianto di rene, sono d’obbligo un
trattamento farmacologico regolare e cure meticolose per tutto il resto
della vita.
Cosa è il rigetto del rene?
Il sistema immunitario dell’organismo è predisposto a riconoscere e
distruggere corpi estranei come batteri e virus che possono essere
dannosi. Quando l’organismo del ricevente realizza che il rene trapiantato
non è “il proprio”, il sistema immunitario lo attacca e prova a distruggerlo.
Questo attacco da parte delle difese naturali dell’organismo contro un
rene trapiantato è conosciuto come rigetto. Il rigetto del rene si verifica
quando un rene trapiantato non viene accettato da parte dell’organismo
del ricevente.
Le principali complicazioni dopo il trapianto sono il rigetto
del rene, le infezioni e gli effetti collaterali dei farmaci
Quando si verifica il rigetto del rene e qual è il suo effetto?
Il rigetto del rene può verificarsi in qualsiasi momento dopo il trapianto, ma avviene più frequentemente nei primi sei mesi. La severità del rigetto varia da paziente a paziente. Nella maggior parte dei casi i rigetti sono lievi e trattati facilmente attraverso una terapia immunosoppressiva appropriata. Tuttavia in alcuni pazienti il rigetto può essere severo e non rispondere alla terapia; questi rigetti severi possono comportare la distruzione del tessuto renale.
Quali medicinali dovrebbe assumere un paziente dopo il trapianto per prevenire il rigetto?
- A causa del sistema immunitario dell’organismo, c’è sempre un rischio di rigetto del rene trapiantato.
- Se il sistema immunitario dell’organismo è completamente soppresso, non c’è un rischio di rigetto. Tuttavia è probabile che il paziente soffra di infezioni pericolose per la vita.
- Dopo il trapianto di rene vengono somministrati ai pazienti speciali farmaci che alterano selettivamente il sistema immunitario e prevengono il rigetto compromettendo minimamente la capacità dell’organismo di combattere le infezioni. Questi speciali farmaci sono conosciuti come immunosoppressori.
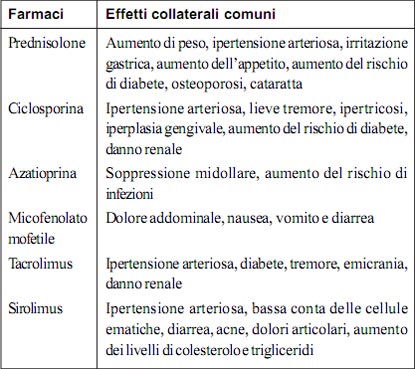
- I farmaci immunosoppressori più ampiamente utilizzati sono prednisolone, ciclosporina, azatioprina, micofenolato mofetile, tacrolimus e sirolimus.
Dopo il trapianto di rene la terapia farmacologica è obbligatoria per tutto il resto della vita per prevenire il rigetto del rene
Per quanto tempo il paziente ha la necessità di continuare ad assumere i farmaci immunosoppressori dopo un trapianto di rene?
Il paziente deve assumere i farmaci immunosoppressori per tutto il resto della vita per prevenire il rigetto dell’organo trapiantato. Solitamente nella fase iniziale dopo il trapianto vengono somministrati molti farmaci immunosoppressori. Tuttavia il numero di farmaci ed il loro dosaggio vengono gradualmente ridotti col tempo.
Il paziente necessita di altri medicinali dopo il trapianto di rene?
Sì. Dopo il trapianto di rene, in aggiunta ai farmaci immunosoppressori vengono comunemente prescritti antipertensivi, diuretici, calcio, vitamine, farmaci per trattare o prevenire le infezioni e farmaci anti-ulcera.
Quali sonogli effetti collaterali comuni dei farmaci immunosoppressori?
Gli effetti collaterali più comuni dei farmaci immunosoppressori sono riassunti di seguito
Cosa succede se il trapianto di rene fallisce?
Quando un trapianto di rene fallisce, esistono due opzioni di trattamento:
un secondo trapianto o la dialisi.
Precauzioni dopo il trapianto di rene
Un trapianto di rene cha ha avuto un buon esito fornisce una vita nuova,
normale, sana ed indipendente. Tuttavia è necessario condurre una vita
disciplinata seguendo determinate precauzioni per proteggere il rene
trapiantato e prevenire le infezioni.
Linee guida generali per mantenere il rene trapiantato in
buona salute
- Non smettere mai di assumere i medicinali o modificare il dosaggio.
Ricordare che irregolarità, modifica o interruzione della terapia
farmacologica costituiscono una delle cause più comuni di fallimento
del trapianto.
- Tenere sempre una lista dei medicinali da assumere e mantenere una
scorta adeguata. Non assumere alcun farmaco da banco o terapie a
base di erbe.
- Misurare la pressione arteriosa, il volume delle urine, il peso corporeo
e la concentrazione di zuccheri nel sangue (se consigliato dal medico)
ogni giorno e registrarli.
- E’ d’obbligo sottoporsi regolarmente a visite di follow-up con esami
di laboratorio stabiliti da un medico.
- Effettuare esami del sangue solo in laboratori rinomati. Se i referti
del laboratorio non sono soddisfacenti, piuttosto che cambiare
laboratorio, è consigliabile consultare il proprio medico al più presto.
- In caso di emergenza, se ha la necessità di consultare un medico che
non è a conoscenza della sua malattia, gli comunichi che ha ricevuto
un trapianto e lo informi riguardo la terapia.
Se un trapianto di rene fallisce, l’inizio della dialisi e un
secondo trapianto sono due opzioni terapeutiche.
- Le restrizioni dietetiche sono ridotte dopo il trapianto. Seguire una
dieta equilibrata con un adeguato apporto calorico e proteico come
raccomandato e rispettare orari regolari per i pasti. Assumere alimenti
a basso contenuto di sale, zucchero, grassi e ricchi di fibre per evitare
l’aumento di peso.
- Bere una quantità adeguata di acqua ogni giorno.
- Praticare regolarmente esercizio fisico e mantenere sotto controllo il
peso corporeo. Evitare attività fisiche pesanti e sport di contatto,
e.g. box, calcio.
- I rapporti sessuali possono essere ripresi dopo circa due mesi, dopo
aver consultato il medico.
- Evitare di fumare e non consumare alcolici.
Precauzioni per prevenire le infezioni
- Evitare luoghi affollati come cinema, centri commerciali, trasporti
pubblici e il contatto con persone affette da infezioni.
- Indossare sempre una maschera sterile in luoghi pubblici nei primi
tre mesi dopo il trapianto.
- Lavare sempre le mani con acqua e sapone prima dei pasti, prima di
preparare o assumere i medicinali e dopo aver utilizzato il bagno.
- In paesi in via di sviluppo bere acqua bollita filtrata.
- Assumere alimenti freschi cucinati in casa in utensili puliti. Evitare di
assumere cibi crudi e all’aperto. Evitare frutta e verdura crude nei
primi 3 mesi dopo il trapianto.
- Mantenere un’adeguata igiene in casa.
- Prendersi cura dei denti mediante spazzolatura due volte al giorno.
- Non trascurare eventuali tagli, abrasioni o graffi. Lavarli
immediatamente con acqua e sapone ed applicare bende pulite.
Le chiavi per il successo dopo il trapianto sono regolarità
precauzioni e vigilanza.
Consultare o chiamare il medico o il centro trapianti in caso di:
- Febbre superiore a 37 °C e sintomi simili all’influenza come brividi, dolori diffusi o emicrania persistente.
- Dolore o rossore attorno al rene trapiantato.
- Contrazione significativa della diuresi, ritenzione di fluidi (gonfiore) o rapido aumento di peso (più di 1 Kg in un giorno).
- Presenza di sangue nelle urine o bruciore durante la minzione.
- Tosse, affanno, vomito o diarrea.
- Sviluppo di qualsiasi sintomo nuovo o sospetto.
Perché solo alcuni pazienti con insufficienza renale possono ricevere un trapianto di rene?
Il trapianto di rene è la possibilità terapeutica migliore e la più efficace per i pazienti con malattia renale cronica – insufficienza renale cronica terminale. Un gran numero di pazienti ha la necessità e desidera ricevere un trapianto di rene. Tre motivi importanti che spiegano la sua limitata fattibilità sono:
- Mancanza di disponibilità di reni: Solo pochi dei molti pazienti hanno la fortuna di avere un donatore di rene vivente (consanguineo o non consanguineo) o deceduto (da cadavere). La disponibilità di un donatore vivente è un grande problema e la lista di attesa per il trapianto di rene da donatore cadavere è molto lunga.
- Costi: I costi dell’intervento chirurgico e della terapia farmacologica per tutto il resto della vita dopo il trapianto sono molto elevati e costituiscono un importante ostacolo per un gran numero di pazienti nei paesi in via di sviluppo.
- Mancanza di strutture: In molti paesi in via di sviluppo le strutture per il trapianto di rene non sono facilmente disponibili.
Contattare immediatamente un medico e curare tempestivamente ogni problema nuovo o insolito è obbligatorio per proteggere il rene
Trapianto di rene da donatore deceduto (cadavere)
Cosa è il trapianto di rene da donatore cadavere?
Un’operazione in cui un rene sano, donato da una persona con morte cerebrale o cardiaca, viene trapiantato in un paziente con malattia renale cronica è conosciuta come trapianto da donatore cadavere. In questo caso il rene proviene da una persona morta recentemente e la persona tessa o i suoi familiari hanno espresso il desiderio di donare gli organi dopo la morte.
Perché sono necessari i trapianti di rene da donatori cadavere?
Un gran numero di pazienti con malattia renale cronica desiderosi ed in attesa di un trapianto di rene sono in dialisi a causa della grave carenza di disponibilità di donatori di rene viventi. L’unica speranza per tali pazienti è un rene da un donatore cadavere. Salvare vite altrui dopo la propria morte mediante la donazione dei reni è il gesto umano più nobile. Il trapianto di reni da cadavere aiuta anche ad eliminare il commercio illegale di organi.
Cosa è la “Morte Cerebrale”?
E’ di semplice comprensione che la “Morte” consiste nell’arresto irreversibile e permanente del cuore e della respirazione. La “Morte Cerebrale” è la cessazione (arresto) completa ed irreversibile di tutte le funzioni encefaliche. La diagnosi di “Morte Cerebrale” viene effettuata da medici in pazienti ospedalizzati incoscienti dipendenti dal supporto ventilatorio.
La carenza di donatori di rene un grande ostacolo che priva i pazienti dei vantaggi di un trapianto
I criteri per la diagnosi di morte cerebrale sono:
- Il paziente deve essere in uno stato di morte cerebrale la cui causa (e.g. trauma cranico, emorragia cerebrale ecc) è stata fermamente stabilita in base alla storia clinica, esami clinici, analisi di laboratorio, e neuroimaging. Alcuni farmaci (e.g. sedativi, antiepilettici, miorilassanti, antidepressivi, ipnotici e narcotici), cause metaboliche ed endocrine possono portare ad uno stato di incoscienza che può mimare la morte cerebrale. Tali cause devono essere escluse prima di confermare la diagnosi di morte cerebrale. Il medico corregge l’ipotensione arteriosa, l’ipotermia e la bassa ossigenazione corporea prima di considerare la possibilità di morte cerebrale.
- Persistenza di morte cerebrale nonostante un trattamento appropriato sotto le cure di esperti per un periodo adeguato in modo da “escludere la possibilità di recupero”.
- Mancanza di respirazione spontanea, il paziente è dipendente dal supporto ventilatorio.
- Respirazione, pressione e circolazione sanguigna sono mantenute tramite un ventilatore ed altri dispositivi di supporto vitali.
Qual è la differenza tra morte cerebrale e incoscienza?
Un paziente incosciente può richiedere o meno il supporto del ventilatore ed è probabile che recuperi dopo un trattamento appropriato mentre in caso di “Morte Cerebrale” il danno è severo ed irreversibile e il paziente non recupererà con alcun trattamento medico o chirurgico. Nel paziente con “Morte Cerebrale” non appena il ventilatore viene spento la respirazione si arresta ed il cuore smette di battere. Tuttavia è da ricordare che il paziente è già legalmente deceduto e la rimozione del ventilatore non costituisce la causa della morte. I pazienti con “Morte Cerebrale” non possono ricorrere al supporto ventilatorio per sempre, poiché il loro cuore si arresterà relativamente presto.
Nella “Morte Celebrale” il danno è irreversibile senza possibilita di miglioramento mediante alcun trattamento medico o chirurgico
Chiunque può donare i reni dopo la morte?
No. Dopo la morte senza alcun supporto ventilatorio la donazione del rene non è possibile poiché con la morte il cuore si arresta e contemporaneamente si interrompe anche l’apporto di sangue al rene. Questo comporta un danno severo ed irreversibile all’organo che ne preclude l’utilizzo per il trapianto.
Quali sono le cause comuni di “Morte Cerebrale”?
Le cause comuni di morte cerebrale sono traumi cranici (infortuni), emorragia intracranica, infarto cerebrale e tumore cerebrale.
Come e quando viene diagnosticata la “Morte Cerebrale”?
Chi diagnostica la “Morte Cerebrale”?
Quando un paziente incosciente dipendente dal ventilatore e da altri dispositivi di supporto vitali per un periodo adeguato non mostra alcun miglioramento all’esame clinico e neurologico, viene considerata la possibilità di “Morte Cerebrale”. La diagnosi di morte cerebrale viene effettuata da un gruppo di medici che non sono coinvolti nel trapianto di rene. Questo gruppo è composto da un medico curante del paziente, un neurologo, un neurochirurgo ecc. che dopo aver esaminato indipendentemente il paziente dichiarano la “Morte Cerebrale”. Mediante esami clinici dettagliati, svariate analisi di laboratorio, uno speciale elettroencefalogramma e altre indagini, vengono esplorate tutte le possibilità di recupero del danno cerebrale. Quando tutti gli esami e le indagini confermano che non vi è alcuna possibilità di recupero, viene dichiarata la “Morte Cerebrale”.
Quali sono le controindicazioni per il trapianto di rene da un donatore con “Morte Cerebrale”?
Nelle condizioni seguenti un rene non può essere accettato da un donatore con morte cerebrale:
- Un paziente con infezioni attive.
- Un paziente affetto da infezione da HIV o da epatite B.
- Un paziente con diabete mellito, malattia renale o presenza di insufficienza renale.
- Pazienti oncologici (ad eccezione dei tumori cerebrali).
Nella “Morte Celebrale” la respirazione e la circolazione sanguigna sono mantenute artificialmente dopo la morte
Quali altri organi possono essere donati da donatori cadavere?
I donatori cadavere possono donare entrambi i reni salvando in questo modo la vita di due pazienti. Oltre ai reni, altri organi che possono essere donati includono cornea, cuore, fegato, cute, pancreas, ecc.
Chi sono i componenti della squadra per il trapianto di rene da donatore cadavere?
Il trapianto di rene da donatore deceduto (cadavere) richiede un adeguato lavoro di squadra che coinvolge:
- I parenti del donatore di rene cadavere per il consenso legale.
- Il medico curante del donatore.
- Il coordinatore del trapianto da cadavere, che fornisce spiegazioni e aiuto ai parenti del paziente per la donazione dei reni.
- Il neurologo che effettua la diagnosi di morte cerebrale.
- Il nefrologo, l’urologo e la loro squadra che effettua il trapianto di rene.
Come viene effettuato il trapianto di rene da donatore cadavere?
Gli aspetti importanti del trapianto di rene da donatore cadavere sono:
- Una corretta diagnosi di morte cerebrale è obbligatoria.
- Effettuare le indagini necessarie per confermare che entrambi i reni siano perfettamente sani e che il donatore non sia affetto da malattie sistemiche controindicate.
Un donatore cadavere salva la vita di due pazienti con malattia renale cronica poichè dona entrambi i reni
- Consenso dei parenti del donatore.
- Il donatore rimane connesso al ventilatore e ad altri dispositivi di supporto vitali per mantenere la respirazione, il battito cardiaco e la pressione sanguigna finché entrambi i reni vengono espiantati.
- Dopo l’espianto, il rene viene appropriatamente lavato con uno speciale fluido freddo e conservato in una apposita soluzione mantenuta fredda con ghiaccio.
- Un donatore cadavere può donare entrambi i reni, pertanto due pazienti possono ricevere il trapianto di rene.
- I riceventi appropriati vengono selezionati dalla lista di attesa per il trapianto di rene da donatore cadavere in base alla compatibilità di gruppo sanguigno e di HLA.
- Poiché trapiantare prontamente è vantaggioso, l’intervento chirurgico in entrambi i riceventi viene eseguito immediatamente dopo la preparazione dei reni.
- L’intervento chirurgico per il trapianto di rene è analogo nel caso di donazione da vivente o da cadavere.
- La conservazione del rene prima del trapianto provoca un certo danno all’organo a causa della mancanza di ossigeno secondaria al mancato rifornimento di sangue e per via dell’esposizione al freddo dovuta al mantenimento in ghiaccio. Di conseguenza, il rene espiantato da un donatore deceduto può non funzionare immediatamente dopo il trapianto e in alcuni pazienti durante questa fase può essere necessario il supporto della terapia dialitica per un breve periodo.
Dopo il trapianto di rene il paziente può condurre una vita normale e attiva
E’ necessario effettuare un pagamento al medico di famiglia?
No. Il medico di famiglia non riceve alcun pagamento ed il paziente non deve pagare nessuno per il trapianto di rene. Il fatto che la donazione dei reni dopo la morte possa dare la vita a qualcuno è di per sé un regalo inestimabile, la migliore ricompensa per un gesto umanitario. La soddisfazione per aver salvato la vita ad una persona malata e bisognosa è di gran lunga più grande di qualsiasi profitto economico.
In quali centri è disponibile il trapianto di rene da donatore cadavere in India?
Gli ospedali riconosciuti dallo Stato e dal governo centrale per il trapianto di rene da donatore cadavere sono qualificati per effettuare questo trapianto d’organo. Ci sono centri che effettuano trapianti di rene in quasi tutti i maggiori ospedali italiani.
La donazione degli organi è un atto sacro. Cosa può esserci di più sacro che salvare una vita!