Dijaliza je postupak uklanjanja neželjenih materija i viška tečnosti koji se nakupljaju u organizmu zbog slabog rada bubrega, a uz pomoć aparata ili medicinske tehnologije. Ova tehnika spašava život kada bubrezi potpuno otkažu, bilo u završnoj fazi hronične bubrežne insuficijencije - u tzv. terminalnoj bubrežnoj insuficijenciji (TBI, ili ESKD) bilo u akutnoj bubrežnoj insuficijenciji (ABI).
Kako dijaliza pomaže kada bubrezi prestanu da rade?
Dijaliza preuzima sledeće zadatke bubrega:
- Prečišćavanje krvi uklanjanjem neželjenih materija kao što su kreatinin, ureja itd.
- Uklanjanje viška tečnosti, tj. održavanje normalnog nivoa vode u telu.
- Ispravljanje poremećaja elektrolita (kalijuma, natrijuma, kalcijuma i fosfora) i kiselosti krvi. Ipak, dijaliza ne može da zameni sve funkcije normalnog bubrega, kao što je na primer stvaranje eritropoietina - hormona koji je neophodan za održavanje nivoa hemoglobina u krvi.
Kada je dijaliza neophodna?
Kada se funkcija bubrega smanji na samo 10 do 15% od normalne, dolazi do opasnog nivoa nakupljanja štetnih materija i/ili tečnosti u organizmu. Nakupljanje produkata metabolizma kao što su kreatinin i druge azotne materije naziva se uremija i izaziva takozvane uremijske simptome kao što su mučnina, povraćanje, malaksalost, pojava otoka i gubitak daha. U tom trenutku, lečenje slabog rada bubrega dijetom i lekovima više nije dovoljno i neophodno je da bolesnik otpočne lečenje dijalizom.
Dijaliza je brza i efikasna terapija za sve obolele sa teškom
bubrežnom insuficijencijom i izraženim uremijskim simptomima.
Može li dijaliza da izleči hroničnu bolest bubrega?
Ne. Hronična bolest bubrega je nepovratan proces i kada bolesnik stigne do petog, završnog (terminalnog) stadijuma ove bolesti (a to je stanje uremije ili terminalne bubrežne insuficijencije, TBI/ESKD), neophodno je stalno lečenje dijalizama ili uspešnom transplantacijom bubrega. Nasuprot tome, kod bolesnika kojima su bubrezi akutno (naglo) oboleli i prestali da rade, dijaliza će možda će biti potrebna i to samo u kraćem vremenskom periodu, dok se bubrezi ne oporave.
Koje vrste dijalize postoje?
Postoje dve vrste dijalize: hemodijaliza i peritonealna dijaliza. Hemodijaliza: Kod hemodijalize (HD), štetne materije i višak tečnosti se uklanjaju propuštanjem krvi kroz specijalne filtere, dijalizatore, u postupku koji kontroliše aparat za dijalizu i ovo se sve zajedno zove veštački bubreg. Peritonealna dijaliza: Kod peritonealne dijalize (PD), mekana silikonska ili poliuretanska cevčica (kateter) se manjom hirurškom operacijom ubacuje u trbušnu duplju (između listova trbušne maramice, peritoneuma) i pomoću nje se čist specijalni rastvor za dijalizu uliva u ovu duplju, iz nje preuzima štetne materije i višak tečnosti i zatim se ovako izmenjen i količinski uvećan putem ove cevčice izliva napolje, van organizma. Ovaj postupak se ponavlja nekoliko puta u toku 24 sata, često ne zahteva primenu nikakvih aparata i radi se u kućnim uslovima.
Šta utiče na odluku o izboru vrste dijalize kod TBI/ESKD bolesnika?
I hemodijaliza i peritonealna dijaliza predstavljaju efikasne načine lečenja TBI bolesnika i izbor metode je individualan, tj. prilagođen svakom bolesniku posebno. Trebalo bi da svaki pacijent, sa svojom porodicom i sa nefrologom razmotri prednosti i mane svake metode i da se zajednički donese odluka o izboru vrste dijalize. Glavni činioci pri izboru treba da su pridružena oboljenja, obrazovni nivo bolesnika, njegovi radni status, životne navike i stil, uslovi stanovanja, postojanje ili odsustvo mokrenja (rezidualne diureze), godine bolesnika, mišljenje njegovog lekara, kao i procena o podobnosti i mogućnosti transplantacije bubrega u dogledno vreme.
Dijaliza ne može da izleči hronično otkazivanje rada bubrega, ali omogućava
pacijentima da žive kvalitetno uprkos ovoj bolesti.
Da li bolesnici na dijalizi moraju da vode računa o dijeti?
Da. Najčešće su potrebna ograničenja u pogledu unosa soli, kalijuma, fosfora i tečnosti. Bolesnici na dijalizi treba da se pridržavaju saveta u ishrani, ali ograničenja u pogledu unosa belančevina koja su postojala pre početka lečenja dijalizom, sada više ne važe. Dijeta treba da omogući dovoljan unos kalorija, vitamina i minerala. Savetuje se konsultacija dijetetičara radi pravljenja odgovarajućeg plana dijete.
Šta je “suva težina”?
Kod bolesnika na dijalizi, “suva težina” je njegova težina posle uklanjanja svog viška tečnosti dijalizom. Ovu težinu procenjuje lekar i ona se mora s vreme na vreme podesiti prema aktuelnoj promeni težine bolesnika. Ujedno to je težina pri kojoj bolesnik nema otoke, ni zastoj vode na plućima, ali istovremeno nema ni nizak krvni pritisak, ni bilo koje znake hipovolemije (manjka tečnosti u organizmu).
Hemodijaliza
Na hemodijalizi, krv se prečišćava uz pomoć aparata za dijalizu i dijalizatora (seta za dijalizu).
Kako i gde se radi hemodijaliza?
U većini slučajeva, hemodijaliza se radi u bolnicama ili u dijaliznim centrima, pod kontrolom lekara i medicinskih tehničara specijalno obučenih za dijalizu.
- Aparat za dijalizu pumpa krv iz tela do dijalizatora i potom prečišćenu krv iz dijalizatora vraća nazad u krvotok, kroz zatvoren sistem savitljivih plastičnih cevčica (“krvnih linija za dijalizu”). Da ne bi došlo do zgrušavanja krvi u ovoj vantelesnoj cirkulaciji, u nju se tokom dijalize dodaje heparin ili se vrši ispiranje linija i dijalizatora sterilnim fiziološkim rastvorom.
Pridržavanje određene dijete je neophodno i
posle otpočinjanja lečenja dijalizom.
- Dijalizator je poseban filter kroz koji u jednom pravcu prolazi krv, a u drugom čisti, sterilni dijalizni rastvor koji se priprema u aparatu za dijalizu. Uz pomoć dijalizatora se uklanja višak tečnosti i proivoda metabolizma iz organizma.
- Pročišćena krv se onda uz pomoć aparata vraća nazad u krvotok
- Hemodijalizni tretmani se obično vrše tri puta nedeljno i svaki tretman traje oko 4h, uz napomenu da se dužina i detalji tretmana određuju od strane lekara za svakog pacijenta posebno (to je takozvana dijalizna preskripcija).
Kako se krv izvlači iz organizma i kako se vraća nazad tokom hemodijalize?
Postoje tri najčešća tipa pristupa za hemodijalizu: centralni venski kateteri, arteriovenska (AV) fistula i sintetički AV graft.
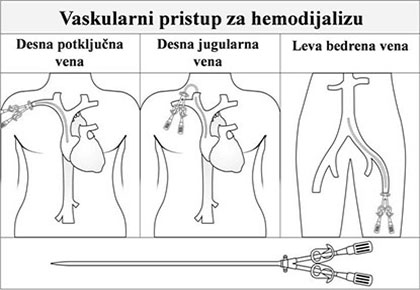 1. Centralni venski kateter
1. Centralni venski kateter
Ako je neophodno odmah početi hemodijalizu, to se može uraditi jedino tako što će se bolesniku plasirati venski kateter u jednu od većih vena na vratu ili u preponi. Na ovaj način će moći da se dovoljno krvi pomoću hemodijalize pročisti i filtrira i da se tako pročišćena vrati nazad u krvotok.
- Ovakav vaskularni pristup se uglavnom koristi kratko vreme, dok AV fistula ili AV graft ne budu spremni za upotrebu.
- I sa ovim kateterom se može ostvariti protok krvi od 300 i više ml/min.
- Kateteri su savitljive šuplje cevčice sa dva kraka (dva lumena). Krv se iz krvotoka izvlači kroz jedan krak i vodi krvnim linijama do dijalizatora, a vraća se nazad u krvotok drugim krakom.
- Venski kateteri se uglavnom koriste za hitna stanja kada je hemodijaliza neophodna odmah, a AV fistula ili AV graft nisu kreirani ili nisu zreli, ali se koriste i “na duže staze”, u slučajevima kada nema mogućnosti da se kreira AV fistula ili AV graft.
- Postoje, dakle, dva tipa venskih katetera za hemodijalizu: tunelizirani (koji se mogu koristiti mesecima) i netunelizirani, privremeni (koji su predviđeni za korišćenje obično ne duže od par nedelja).
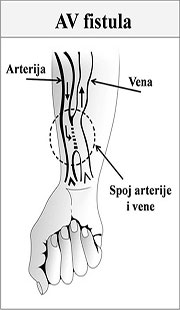 2. AV Fistula
2. AV Fistula
Arteriovenska ili AV fistula je najčešći i najdugotrajniji vaskularni pristup za potrebe hemodijalize, a rizik od njene tromboze ili infekcije je manji u odnosu na druge dve pomenute opcije.
U idealnom slučaju, vaskularni hirurg će ovu fistulu kreirati na distalnom delu podlaktice, tik iznad zgloba šake, spajanjem radijalne arterije sa cefaličnom venom.
Kroz ovako hirurški kreiran otvor arterijska krv, koja je bržeg protoka i pod većim pritiskom, ulazi u venu i postepeno je širi. Za ovo širenje i istovremeno debljanje zidova vene, potrebno je nekoliko nedelja, ponekad i par meseci i to je takozvano vreme sazrevanja (maturacije) AV fistule. Dok novokreirana AV fistula ne sazri, ona se ne može koristiti za hemodijalizu.
- Kada je AV fistula “zrela”, sa dovoljno proširenim venskim delom, dve igle malo šireg lumena se uvode u ovu venu - jedna za izvlačenje krvi ka dijalizatoru i druga za vraćanje prečišćene krvi nazad u krvotok.
- AV fistula može da traje godinama ako se dobro održava. Njeno postojanje ne remeti obične dnevne aktivnosti tom rukom, osim podizanja bilo kakvog tereta i drugih oblika fizičkog naprezanja.
Zašto AV fistula zahteva posebnu negu?
- Život bolesnika sa TBI/ESKD zavisi od redovne i adekvatne hemodijalize. AV fistula je trajan vaskularni pristup, od vitalnog značaja, pa se ponegde naziva i „slamka spasa“ za bolesnike na redovnoj hemodijalizi. Posebna nega AV fistule obezbeđuje da ona daje dovoljno dobar protok krvi u dugom vremenskom periodu
- Kroz venu AV fistule protiče velika količina krvi pod visokim pritiskom. Slučajna povreda ove dilatirane vene može dovesti do jakog krvarenja, a nagli gubitak veće količine krvi može biti po život opasan. Zbog toga je neophodna nega, posebno da bi se zaštitile vene AV fistule.
Nega AV fistule
Pravilna nega i zaštita AV fistule obezbežuje njeno višegodišnje korišćenje za hemodijalizu. Važne mere predostrožnosti koje obezbeđuju da ona bude u dobrom stanju i da dobro radi dugo vremena su sledeće:
1. Prevencija infekcije
Mesto gde je fistula uvek treba da je čisto – treba ga oprati jednom dnevno kao i neposredno pre svake dijalize. Takođe je važno da se prilikom ubadanja (punkcije) fistule, kao i tokom dijalize koristi aseptična tehnika.
AV fistula je “slamka spasa” za bolesnike kojima bubrezi ne rade,
bez nje hemodijaliza u dugom periodu nije moguća.
2. Zaštita AV fistule
- Ova vena sme da se punktira (bode) samo za hemodijalizu. Nemojte nikome dozvoliti da u ruku gde je AV fistula daje intravenske injekcije, da se iz nje izvlači krv za analize niti da se na njoj meri krvni pritisak.
- Čuvajte se od povreda AV fistule. Nemojte nositi nakit, tesnu odeću ili ručni sat na ruci gde je fistula. Slučajna povreda AV fisule moža uzrokovati naglo i jako krvarenje koje može biti i po život opasno.
- Ako dođe do krvarenja, odmah drugom rukom jako pritisnite mesto krvarenja ili stavite povesku. Čim zaustavite krvarenje, zovite vašeg lekara. Drugačije ponašanje – na primer, trk u bolnicu po pomoć a da pre toga niste učinili napor da gubitak krvi stavite pod kontrolu, nije mudro i opasno je.
- Ne smete podizati bilo kakve teže stvari ovom rukom i izbegavajte pritisak na tu ruku. Pri spavanju pazite da ne legnete na ruku na kojoj je AV fistula.
3. Kako obezbediti dobru funkciju AV fistule
Funkcionalnost fistule treba kontrolisati redovno proveravajući da li se oseća vibriranje (“tril”) nad njom tri puta dnevno (pre doručka, ručka i večere). Ako ne osećate ove vibracije, odmah pozovite vašeg lekara ili Dijalizni centar. Krvni ugrušak može da začepi fistulu, ali ako se na vreme oktrije i odmah interveniše, moguće je rastvoriti ga ili hirurški ukloniti i spasiti AV fistulu.
- Voditi računa o tome da krvni pritisak ne bude nizak, jer i to može da ugrozi funkcionalnost AV fistule.
4. Redovno vežbanje
Redovne vežbe sa rukom na kojoj je AV fistula mogu da ubrzaju sazrevanje fistule. Čak i kada otpočne njeno korišćenje za hemodijalizu, ove vežbe pomažu njeno jačanje.
Da bi AV fistula što duže trajala i omogućavala adekvatan protok krvi,
mora se o njoj posebno voditi računa.
3. Arteriovenski graft
- AV graft je alternativni tip pristupa za hemodijalizu, koji se koristi onda kada obolela osoba nema dovoljno dobre vene i arterije da bi se kreirala AV fistula, odnosno kada je AV fistula otkazala, a svi prirodni vaskularni pristupi su iscrpljeni.
- Kod ovog tipa pristupa, jedna od arterija se hirurški povezuje sa venom uz pomoć kratkog dela meke sintetičke cevčice koja se ugrađuje potkožno. Iglama za dijalizu se u ovom slučaju ubada direktno u ovaj graft na početku dijaliznog tretmana.
- U poređenju sa AV fistulama, AV graftovi nose veći rizik od tromboziranja, infekcije i obično traju kraće nego AV fistula. Pored toga, i krvarenje iz njih može biti mnogo ozbiljnije nego što je to slučaj sa krvarenjem iz AV fistula.
Kako radi aparat za dijalizu?
- Aparat priprema specijalan rastvor za dijalizu (dijalizat), i onda ga šalje do dijalizatora gde se vrši prečišćavanje krvi.
- Aparat je tako napravljen da vrši neprestano kontrolu koncentracije elektrolita, temperature, količine i pritiska dijalizata, a što se sve može podesiti za svakog bolesnika posebno. Uz pomoć dijalizatora i dijalizne tečnosti, vrši se uklanjanje neželjenih supstanci i viška vode iz organizma.
- Sigurnosti pacijenata radi, aparat je opremljen nizom sigurnosnih uređaja i alarma, kao što je detektor curenja krvi iz dijalizatora ili prisustva vazduha u krvnim linijama.
- Savremeni aparati za hemodijalizu su kompjuterizovani, sa ekranom - monitorom na kome se može pratiti niz različitih važnih parametara dijalize i različitih alarma. Na ovaj način je obezbeđen dodatni nadzor dijaliznog tretmana, što ga čini komfornijim, pouzdanijim i sigurnijim.
Aparat za dijalizu, uz pomoć dijalizatora, prečišćava krv i održava ravnotežu
tečnosti, elektrolita i kiselo-baznog stanja u organizmu.
Kakav je sastav dijalizatora i na koji način on prećišćava krv? Struktura dijalizatora
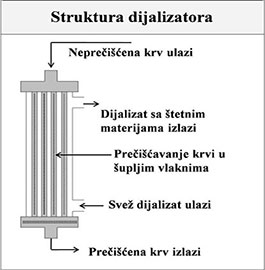 U postupku hemodijalize, dijalizator (koji se naziva još i dijalizni set, „špulna“, pa i „veštački bubreg“) je filter koji čisti krv.
U postupku hemodijalize, dijalizator (koji se naziva još i dijalizni set, „špulna“, pa i „veštački bubreg“) je filter koji čisti krv.
Dijalizator je oko 20 centimetara dug i 5 centimetara širok providni plastični cilindar u kome ima na hiljade cevastih šupljih vlakana napravljenih od sintetičkog polupropustljivog materijala (polupropustljive membrane).
Na vrhu i na dnu cilindra postoji zajednički prostor u koji se otvaraju ova vlakna, to je “krvni odeljak”. Krv ulazi u ovaj “krvni odeljak” iz dolazne krvne linije, a na suprotnoj strani cilindra, prečišćena krv se skuplja u ovaj drugi “krvni odeljak” i odatle odlaznom krvnom linijom odvodi iz dijalizatora nazad u krvotok.
Dijalizni rastvor ulazi na jedan kraj dijalizatora, protiče spolja u odnosu na vlakna (“dijalizni odeljak”) i izlazi na drugom kraju dijalizatora.
Prečišćavanje krvi u dijalizatoru
U toku hemodijalize, krv koja se dobija iz vaskularnog pristupa, krvnom linijom odlazi do jednog kraja dijalizatora i zatim prolazi u njemu kroz hiljade veoma tankih, kapilarastih šupljih vlakana. Dijalizni rastvor ulazi u dijalizator na njegovom drugom kraju i protiče oko ovih vlakana u “dijaliznom” odeljku dijalizatora, u suprotnom smeru od kretanja krvi u „krvnom“ odeljku.
- Svakog minuta, kroz dijalizator prođe oko 300 ml krvi u jednom, a oko 600 ml dijalizata u suprotnom smeru. Šuplja vlakna u dijalizatoru su od takvog materijala da propuštaju vodu i sitne čestice, ali ne i krvne elemente i albumin (tzv. poluproputljiva membrana), tako da u toku dijalize, krv ostaje odvojena od dijalizata, ali istovremeno višak tečnosti i u krvi rastvorene nepotrebne materije prelaze iz krvnog u dijalizni odeljak.
-
- Ovakav dijalizni rastvor, koji sada sadrži ove toksične supstance i višak tečnosti izlazi iz dijalizatora na onom kraju gde u njega ulazi krv.
- Ovim postupkom se u toku hemodijalize, celokupna krv pacijenta otprilike 12 puta prečisti. Posle četiri sata tretmana, nivoi ureje i kreatinina u krvi se značajno snize, višak vode se ukloni, a nivoi elektrolita se normalizuju.
Šta je dijalizat i koja je njegova uloga u toku hemodijalize?
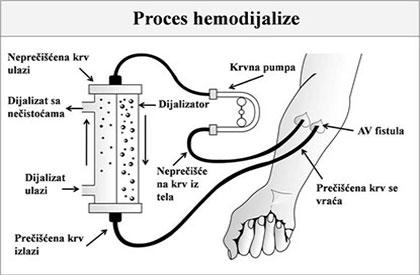
- Dijalizat (dijalizni rastvor) je posebno napravljena tečnost za hemodijalizu koja služi da se uklone nusprodukti i višak tečnosti iz krvi.
- Sastav dijalizne tečnosti imitira normalan
sastav vanćelijske tečnosti, a taj sastav se može prilagoditi u zavisnosti od potreba svakog određenog bolesnika.
- Dijalizat je fabrički napravljen rastvor koji se pravi mešanjem 37 do 44 zapremina (u zavisnosti od proizvođača) visoko prečišćene vode za dijalizu sa jednom zapreminom dijaliznog koncentrata.
- Dijalizni koncentrat je posebna tečnost koja se komercijalno koristi i on sadrži elektrolite, minerale i bikarbonat.
- Voda koja se koristi za dijalizni rastvor se prečišćava posebnim nizom postupaka u seriji, od peščanog filtera, preko filtera sa aktivnim ugljem, omekčivača vode, preko postupka reverzne osmoze i dejonizatora. Na ovaj način se dobija voda koja je u suštini bez ikakvih čestica, prljavštine, minerala, bakterija i endotoksina.
- Ovaj precizan i detaljan postupak prečišćavanja vode i neprestana kontrola njenog kvaliteta su od esencijalne važnosti da bi bolesnici bili zaštićeni od bilo kakvog rizika zagađenja te vode - svaki pacijent je izložen velikoj količini vode za dijalizu (oko 150 litara) u toku dijalizne sesije.
Gde se radi hemodijaliza?
Hemodijaliza se najčešće radi u bolnicama ili u dijaliznim centrima, a od strane obučenog osoblja i pod kontrolom lekara. Kod manjeg broja stabilnih bolesnika, ona se radi i u kućnim uslovima. Kućna hemodijaliza zahteva pravilnu obuku bolesnika i članova njegove porodice, odgovarajući prostor i finansijsku podršku. Da li je hemodijaliza bolna? Šta bolesnik radi u toku dijalize? Dijalizna procedura nije bolna. Moguće je osetiti mali bol prilikom punkcije venskim iglama na početku tretmana. Ovo je dakle ambulantna procedura i bolesnici dolaze na hemodijalizu u bolnicu ili u dijalizni centar tri puta nedeljno i posle dijalize idu kući. Za vreme dijalize, pacijenti se odmaraju, čitaju, slušaju muziku ili gledaju televiziju. Obično u toku dijalize dobijaju i užinu, kafu ili čaj.
Izmene dijalizne tečnosti u toku dijalize popravljaju
neravnotežu elektrolita u krvi.
Kakvi se problemi najčešće dešavaju tokom hemodijalize?
Moguće je ponekad da tokom hemodijalize dođe do pada krvnog pritiska (hipotenzije), grčeva u mišićima, slabosti, a ređe do glavobolje, mučnine i povraćanja. Ovi neželjeni efekti se mogu izbeći preciznom procenom hemodinamskog i volemijskog stanja (nivoa tečnosti u organizmu) pre dijalize. Dobitak u težini između dve dijalize mora da se drži pod kontrolom, kao i nivoi elektrolita i hemoglobina u krvi.
Koje su prednosti i mane hemodijalize?
Prednosti hemodijalize:
- Pošto brigu o tretmanu vode obučene medicinske sestre/tehničar, a pod nadzorom lekara, pacijenti su rasterećeniji. Nekim pacijentima je zato hemodijaliza komfornija i manje stresna od peritonealne dijalize.
- Hemodijaliza je efikasnija u odnosu na vreme, tj. „brža“ od peritonealne dijalize.
- Pacijenti na hemodijalizi se u dijaliznom centru sreću sa drugim pacijentima koji imaju slične probleme i u razgovoru i razmeni mišljenja i iskustava sa njima mogu da smanje stres kojem su izloženi.
- Kako se hemodijaliza obično vrši tri puta nedeljno po četiri do pet sati, pacijenti imaju dosta “slobodnog vremena” van ovih sesija.
- Pacijenti na hemodijalizi nemaju rizik od infekcije trbušne maramice ili infekcije ulaznog mesta katetera za perironealnu dijalizu.
- U nekim zemljama je hemodijaliza jeftinija od peritonealne dijalize.
Najveće prednosti hemodijalize su
sigurnost, efikasnost i komfor.
Mane hemodijalize:
- Neminovno se gubi izvesno vreme zbog redovnih i ponavljanih odlazaka do centra za hemodijalizu, naročito kada je centar udaljen od kuće.
- Zbog fiksnog rasporeda za hemodijalizu, pacijent mora da svoje aktivnosti planira i prilagodi ovom rasporedu.
- Česte punkcije iglama mogu da budu bolne. Ponekad se može primeniti anestetik lokalno da bi se ovaj bol smanjio.
- Mora se pridržavati i dalje restrikcije unosa vode, soli, kalijuma i fosfora.
- Postoji rizik od dobijanja infekcije virusima Hepatitisa B ili C preko krvi. Šta se sme i šta se ne sme na hemodijalizi?
- Svim bolesnicima koji imaju terminalni otkaz bubrega i nalaze se na lečenju hemodijalizama neophodni su redovni ponavljani tretmani, obično tri puta nedeljno. Preskakanje ovih tretmana je opasno po zdravlje.
- Pacijenti na hemodijalizi moraju voditi računa o dijeti u pogledu unosa tečnosti, soli, kalijuma i fosfora. Unos belančevina treba da bude po savetu lekara ili dijetetičara. Idealno, između dve dijalize, dobitak u težini ne bi trebalo da bude veći od 3% suve težine pacijenta, što je obično oko 2 do 2,5 kg.
- Pothranjenost je česta pojava kod bolesnika na hemodijalizi i ima lošu prognozu. Zato je neophodno konsultovati dijetetičara (u konsultaciji i sa lekarom), da bi se napravio plan o unosu hrane dovoljne kaloričnosti i proteinskog sadržaja, a u cilju održavanja dobre uhranjenosti.
Glavni nedostatak hemodijalize je odlazak u centar za dijalizu tri puta nedeljno.
- Kako se hemodijalizom gube i vitamini koji se rastvaraju u vodi, kao što su to vitamini B grupe i vitamin C, obično ih treba nadoknađivati. Treba izbegavati razne multivitaminske preparate koji su mogu naći u slobodnoj prodaji jer često nemaju neke od neophodnih vitamina, ili ih imaju u neodgovarajućim količinama ili sadrže i neke potencijalno štetne vitamine za ove bolesnike, kao što su vitamini A, E ili K.
- Vitamin D takođe često treba nadoknađivati, a ponekad (retko) i kalcijum, sve u zavisnosti od nivoa kalcijuma, fosfora i paratireoidnog hormona u krvi.
- Nužno je promeniti životne navike. Opšte mere podrazumevaju prestanak pušenja, održavanje idealne telesne težine, redovno vežbanje i prestanak konzumiranja alkohola.
Kada pacijent na hemodijalizi treba da konsultuje sestru ili doktora?
Pacijent koji se leči hemodijalizom ili njegovi najbliži, treba da se odmah jave sestri na dijalizi ili doktoru ako primete bilo šta od sledeće navedenog:
- Krvarenje iz AV fistule ili iz/oko katetera.
- Odsustvo vibracije, šuma ili “predenja” AV fistule.
- Iznenadni porast telesne težine, vidno oticanje ili gušenje.
- Bol u grudima, veoma usporen ili ubrzan srčani ritam.
- Veoma visok krvni pritisak ili jako nizak krvni pritisak.
- Konfuznost, ošamućenost, gubitak svesti ili konvulzije.
- Temperaturu, drhtavicu, teško povraćanje, povraćanje krvi ili tešku slabost.
Kod bolesnika na hemodijalizi je strogo vođenje računa o unosu tečnosti i soli
najbitnije u kontroli dobijanja u težini između dve dijalize.
Peritonealna dijaliza
Peritonealna dijaliza (PD) je drugi način dijaliznog lečenja za osobe sa otkazivanjem rada bubrega. Ona je opšteprihvaćena i efikasna. Ovo je najčešće primenjivan vid dijalize u kućnim uslovima.
Šta je peritonealna dijaliza?
- Peritoneum (trbušna maramica) je tanki omotač koji oblaže unutrašnju stranu trbušne duplje sa jedne strane i trbušne organe sa druge.
- Ovaj omotač je prirodna polupropustljiva membrana koja omogućava da štetni produkti metabolizma i otrovi iz krvi prolaze kroz nju.
- Peritonealna dijaliza je proces prečišćavanja krvi preko peritonealne membrane.
Koji tipovi peritonealne dijalize postoje?
Tipovi peritonealne dijalize su:
1. Intermitentna peritonealna dijaliza (IPD)
2. Kontinuirana ambulantna peritonealna dijaliza (CAPD)
3. Kontinuirana ciklična peritonealna dijaliza (CCPD)
1. Intermitentna peritonealna dijaliza (IPD)
Intermitentna peritonealna dijaliza (IPD) je dragocena i efikasna opcija kada je potrebna dijaliza u kratkom vremenskom periodu za ležeće bolesnike sa akutnom bubrežnom slabošću, kod dece, u hitnim stanjima ili kao početni izbor lečenja TBI/ESKD. U IPDu, poseban kateter sa brojnim rupicama sa strane, se ubacuje u trbušnu maramicu pacijenta, a onda se kroz taj kateter u nju unosi specijalan rastvor (dijalizat). Dijalizat je takvog sastava da privlači u sebe produkte metabolizma i višak vode iz krvotoka pacijenta. Posle izvesnog vremena, tečnost se drenira napolje, a ovaj proces se ponavlja nekoliko puta u toku dana.
- U akutnim stanjima, IPD traje 24 do 36h i za to vreme se koristi 30 do 40 litara dijalizata za tretman. U hroničnoj terapiji, IPD se kod nas izvodi obično u trajanju od 8 do 12 sati i sa oko 12 do 16 litara dijalizne tečnosti.
- Akutno, IPD se ponavlja na 1 do 3 dana, prema potrebi, za određenog bolesnika. Hronično, ona se vrši 3 do 4 puta nedeljno.
CAPD je tip dijalize koji može da radi i pacijent kod kuće
uz pomoć specijalnih tečnih rastvora.
2. Kontinuirana ambulatorna peritonealna dijaliza (CAPD)
Šta je CAPD?
CAPD znači:
C – Kontinuirana (na engleskom “Continuous”): Proces je neprekidan (tretment bez prekida 24 sata dnevno, 7 dana u nedelji).
A – Ambulatorna: Bolesnik može da se kreće i vrši svoje uobičajene dnevne aktivnosti.
P – Peritonealna: peritonealna membrana u trbuhu radi kao filter.
D – Dijaliza: metoda prečišćavanja krvi.
Kontinuirana ambulatorna peritonealna dijaliza (CAPD) je vrsta dijalize koju osoba može da radi kod kuće bez korišćenja aparata. Pošto CAPD pruža komfor i nezavisnost, ovo je popularan vid dijalize u mnogim zemljama.
Proces CAPD-a:
CAPD kateter: stalni pristup za peritonealnu dijalizu (CAPD kateter) je savitljiva šuplja silikonska cevčica sa brojnim rupicama sa strane. Ona se hirurški ubacuje u trbuh pacijenta preko trbušnog zida, obično oko 2,5cm ispod i bočno od pupka. Operacija se radi oko 10 do 14 dana pre početka CAPD-a. PD kateter je “slamka spasa” za CAPD pacijente, baš kao što je to AV fistula za bolesnike na hemodijalizi.
Tehnika kontinuirane ambulatorne peritonealne dijalize (CAPD): 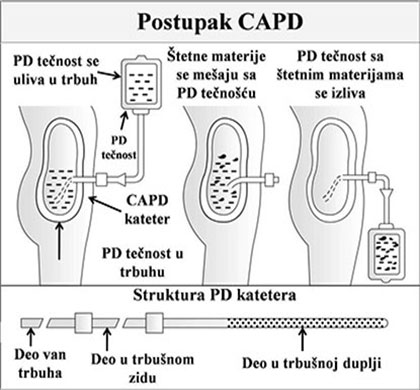
Kod CAPD-a, specijalna tečnost (dijalizat) se uliva u trbušnu duplju (tj. u trbušnu maramicu), tu ostaje izvesno vreme i nakon toga se izliva napolje. Ovaj proces koji čine jedno ulivanje, stajanje i izlivanje čini jednu “izmenu”.
Ulivanje (punjenje): Tečnost za peritonealnu dijalizu se iz sterilne PD kese uliva uz pomoć gravitacije, u trbušnu duplju. Obično se ulije 2 litra ove tečnosti. Ispražnjena PD kesa se zatim “smota” i pričvrti spolja za kožu pacijenta sve do sledeće izmene.
Staanje: Vremenski period u toku kojeg PD tečnost ostaje u trbuhu i zove se vreme stajanja. Obično traje 4 do 6 sati preko dana, a 6 do 8 sati noću. Za ovo vreme dolazi do čišćenja krvi. Peritonealna membrana se ponaša kao filter, tako da se krv preko nje čisti od produkata metabolizma i viška tečnosti koji idu iz nje u PD tečnost. Za to vreme, pacijent se slobodno kreće (otuda i naziv “ambulatorna”, tj. pokretna).
Izlivanje (pražnjenje): Kada se vreme stajanja PD tečnosti završi, ova tečnost se izliva u onu praznu PD kesu (koja je do tada bila smotana i pričvršćena za telo ili za odeću sa unutrašnje strane). Ovako napunjena kesa se zatim izmeri i prosipa, a težina se zabeleži. Pre nego što se prospe, dobro se osmotri njen izgled: treba da je bistra. Pražnjenje i novo punjenje trbušne duplje svežim rastvorom traje oko 30 do 40 minuta. Izmene se rade 3 do 5 puta preko dana i jednom noću. Tečnost za noćnu izmenu stoji u trbuhu tokom noći i prazni se ujutru. Neophodno je tokom svih postupaka vezanih za CAPD strogo voditi računa o merama asepse.
CAPD se mora sprovoditi pažljivo svaki dan
tačno u određeno vreme i bez dana pauze.
3. APD ili Kontinuirana ciklična peritonealna dijaliza (CCPD):
Automatska peritonealna dijaliza (APD) ili kontinuirana ciklična peritonealna dijaliza (CCPD) je tip PD tretmana koji se radi kod kuće uz pomoć automatskog aparata, takozvanog “ciklera”. Aparat automatski puni i prazni PD tečnost u i iz trbuha. Svaki ciklus obično traje 1 do 2 sata i izmene se vrše 4 do 5 puta u toku ovog tretmana. Ukupno trajanje tretmana je oko 8 do 10 sati, obično noću, a za to vreme pacijent spava. Ujutru, pacijent se isključuje (diskonektuje) sa ciklera, a poslednjih 2 do 3 litra PD tečnosti obično ostaje u trbušnoj duplji. Ova tečnost se prazni sledeće večeri pre početka novog tretmana na cikleru. Prednost APD-a je što tokom dana pacijent obavlja sve svoje redovne aktivnosti. Takođe, pošto je smanjen broj konekcija i dekonekcija PD kesa (tj. radi se samo jednom dnevno), povećan je komfor pacijenata i smanjen je rizik od infekcije trbušne maramice - peritonitisa. Sa druge strane, APD poskupljuje samu metodu i može da predstavlja komplikovanu proceduru za neke pacijente. Kontinuirana ciklična peritonealna dijaliza se radi kod kuće pomoću automatskog ciklera.
Kontinuirana ciklična peritonealna dijaliza se radi
kod kuće pomoću automatskog ciklera.
Šta je PD tečnost koja se koristi za CAPD?
PD tečnost (dijalizat) je sterilan rastvor koji sadrži minerale i šećer (glukozu, tj. dekstrozu). Glukoza u dijalizatu omogućava uklanjanje viška vode iz organizma. U zavisnosti od koncentracije glukoze, postoje tri vrste dijalizata (1,5%, 2,5% and 4,5%). Izbor vrste dijalizata se vrši za svakog pacijenta pojedinačno, u zavisnosti od količine tečnosti koju treba odstraniti iz organizma. Noviji rastvori za PD sadrže ikodekstrin umesto glukoze. Ovi rastvori uklanjanju tečnosti sporije, a posebno se preporučuju za dijabetičare i gojaznije pacijente.
Rastvori za CAPD su pakovani u kese različite zapremine, od 1000 do 2500 ml.
Koji su uobičajeni problemi kod CAPD-a?
Glavna komplikacija CAPD je infekcija. Najčešće se tu radi o infekciji trbušne maramice, peritonitisu. Tada se obično javljaju bol u trbuhu, povišena temperatura, drhtavica i zamućenje izlivene PD tečnosti (efluenta). Da bi se izbegao peritonitis, CAPD se mora raditi u strogo sterilnim uslovima, a mora se voditi računa i o tome da je pražnjenje creva uvek uredno, odnosno da nema zatvora. Ako se peritonitis ipak javi, efluent se obavezno zasejava na bakteriološke podloge da bi se tačno izolovao uzročnik i dao odgovarajući antibiotik, a dok se rezultat kulture čeka, daju se antibiotici prema odluci lekara. U retkim slučajevima, PD kateter se takođe mora ukloniti. Infekcija izlaznog mesta PD katetera je drugi oblik infekcije koji se može javiti kod ovih bolesnika.
Mere prevencije da bi se izbegle infekcije su od najveće važnosti za CAPD pacijente.
Drugi problemi koji se mogu javiti kod CAPD-a su rastezanje trbuha, slabost mišića trbuha koja prourokuje pojavu kile, prepunjenost tečnošću, otok mošnica, zatvor, bol u leđima, slabo pražnjenje, curenje dijalizata i dobijanje u težini.
Mere prevencije da bi se izbegle infekcije su
od najveće važnosti za CAPD pacijente.
Prednosti CAPD-a
- Dijeta i unos tečnosti su ovde manje strogi, u poređenju sa hemodijalizom.
- Kako PD može da se radi kod kuće, ili na poslu ili tokom putovanja, omogućena je veća sloboda. Pacijent se obuči da sam radi CAPD i ne treba mu pomoć aparata, medicinske sestre ili tehničara, pa često čak ni pomoć člana porodice. Može da radi druge stvari u toku same dijalize.
- Nema strogog rasporeda posete dijaliznom centru, ponavljanih odlazaka tamo u tačno određeno vreme tri puta nedeljno i nema stalnog, ponavljanog ubadanja iglama za hemodijalizu.
- Moguća je lakša kontrola hipertenzije i anemije.
- Ova dijaliza je lagana, postepeno i stalno se čisti krv, nema nelagodnosti zbgo naglijih promena sastava krvi i naglih smanjenja zapremine tečnosti u krvotoku.
Mane CAPD-a
- Infekcije trbušne maramice (peritonitis) i izlaznog mesta PD katetera su moguće.
- Sprovođenje tretmana može biti stresno. Tretmani se moraju raditi redovno svakog dana, ne smeju se propuštati, strogo se pridržavajući uputstava i u potpuno čistim uslovima.
- Neki pacijenti osete nelagodnost i promene u svom izgledu zbog stalnog prisustva cevčice katetera spolja, kao i stalnog prisustva tečnosti u stomaku.
- Dobitak u težini, povišen šećer u krvi i povišeni trigliceridi u krvi mogu da nastanu zbog apsorpcije šećera (glukoze) iz PD rastvora.
- Kese sa PD rastvorom mogu biti nezgodne za rukovanje i zahtevaju određeni prostor za njihovo čuvanje kod kuće.
Koje su preporuke za promene u dijeti kod pacijenata na CAPD-u??
- Pacijent na CAPD-u zahteva odgovarajuću nutriciju i ta dijeta se donekle razlikuje od dijete pacijenata na hemodijalizi.
Glavne prednosti CAPD su sloboda kretanja, pogodnosti u izboru
vremena vršenja izmena i manja ograničenja u ishrani.
- Lekar ili dijetetičar može da preporuči povećan unos proteina ishranom da bi se izbegla malnutricija (pothranjenost), jer se peritonealnom dijalizom gubi i izvesna količina belančevina.
- Unos kalorija treba da je takav da spreči pothranjenost sa jedne strane, a sa druge da ne dovede do preteranog dobijanja u težini. PD rastvor sadrži glukozu koja stalno dodaje ugljene hidrate pacijentu na CAPD-u.
- Iako je redukcija unosa soli i tečnosti i ovde neophodna, ponekad je moguće da ova restrikcija bude blaža nego za pacijente na hemodijalizi.
- Potrebna je restrikcija unosa fosfata i kalijuma.
- U ishrani treba koristiti više vlakana da bi se izbegla konstipacija (zatvor).
Kada osoba na CAPD-u treba da se hitno javi sestri na PD ili doktoru?
Pacijent na CAPD-u treba da se hitno javi sestri na PD ili doktoru ako primeti bilo šta od dole navedenog:
- Bol u trbuhu , groznica ili drhtavica.
- Zamućenje ili krv u PD efluentu (iz trbuha izlivenoj PD tečnosti )
- Bol, gnoj, crvenilo, oticanje ili lokalno povišenu temperaturu oko izlaznog mesta PD katetera.
- Otežano ulivanje ili izlivanje PD tečnosti.
- Konstipaciju
- Iznenadni dobitak u težini, vidno oticanje, gušenje ili razvoj teške hipertenzije (znakova koji pobuđuju sumnju da se radi o višku tečnosti u krvotoku i u organizmu uopšte).
- Nizak krvni pritisak, gubitak u težini, grčeve i ošamućenost (sve što pobuđuje sumnju na manjak tečnosti u organizmu).
Pacijenti na CAPD-u treba da uzimaju visokoproteinsku ishranu da bi
izbegli pothranjenost i smanjili rizik od infekcije.